Arq. Bras. Oftalmol. 2004; 67 (1): 10.1590/S0004-27492004000100007
Total: 2349
Roberta Martins da Silva Costa1; Tonicarlo Rodrigues Velasco2; Laudo Silva Costa3; Maria de Lourdes Veronese Rodrigues3
DOI: 10.1590/S0004-27492004000100007
RESUMO
OBJETIVO: Estudar a eficácia da associação de testes diagnósticos na detecção de pacientes com glaucoma. MÉTODOS: Quarenta e seis olhos de 46 indivíduos com relação escavação/disco >0,4 ou com assimetria de escavação >0,2 foram submetidos a tonometria, campimetria de estímulos supraliminares (CES) e limiares (CEL). A seleção dos pacientes foi realizada por meio de oftalmoscopia direta e a campimetria de estímulos liminares foi adotada como padrão-ouro ("gold standard") para o diagnóstico de glaucoma. RESULTADOS: A probabilidade de haver alterações na campimetria de estímulos liminares em olhos com relação escavação/disco >0,4 foi de 34,8% (valor preditivo positivo). A sensibilidade, especificidade e os "likelihood ratios" positivo e negativo da campimetria de estímulos supraliminares foram, respectivamente, 75%, 93%, 10,7 e 0,27. Para a tonometria esses valores foram respectivamente 19%, 90%, 1,9 e 0,9. A associação do exame supraliminar com o exame do disco óptico aumentou a probabilidade de haver alterações na campimetria de estímulos liminares de 34,8% para 85% se o primeiro for positivo (alterado) e diminui para 12% se este for negativo (normal). Quando o exame do disco é associado à tonometria, a probabilidade inicial aumenta de 34,8% apenas para 50% se o teste for positivo (PO>20 mmHg) e diminui para 32% se o teste for negativo (PO<20mmHg). CONCLUSÃO: A eficácia em identificar pacientes com glaucoma foi maior quando a oftalmoscopia direta foi associada ao exame de campimetria de estímulos supraliminares do que quando foi associada à tonometria.
Descritores: Glaucoma; Tonometria; Perimetria; Cegueira; Disco óptico; Degeneração macular; Seleção visual
ABSTRACT
OBJECTIVE: To evaluate the effectiveness of associating diagnostic tests for the detection of patients with glaucoma. METHOD: Forty-six eyes with cup/disc ratio >0.4 or disc asymmetry >0.2 were submitted to aplanation tonometry and automated static perimetry (screening and full threshold). The full threshold was adopted as gold standard for glaucoma diagnosis. RESULTS: The positive predictive value (pretest probability) of disc parameters was 34.8%. The sensitivity, specificity, positive and negative likelihood ratios of screening perimetry were respectively 75%, 93%, 10.7 and 0.27. Using a cutoff of 20 mmHg the sensitivity, specificity, positive and negative likelihood ratios of tonometry were respectively 19%, 90%, 1.9 and 0.9. An abnormal screening test changes the probability of having a pathologic full threshold from 34.8% to 85% and a normal one changes this probability to 12%. The results of tonometry in changing the probability of having a pathologic full threshold were 34.8% to 50% when the test was positive (IOP>20 mmHg) and 34.8 to 32% when the test was negative (IOP<20 mmHg). CONCLUSION: The results in identifying subjects with glaucoma are better when disc parameters are associated with screening visual field than with tonometry.
Keywords: Glaucoma; Tonometry; Perimetry; Blindness; Optic disc; Macular degeneration; Vision screening
INTRODUÇÃO
Glaucoma é a segunda maior causa de baixa de visão no mundo, acometendo cerca de 67 milhões de pessoas. Apresenta um início insidioso e uma progressão lenta podendo levar à cegueira em 27% dos casos(1-2). Grande parte das pessoas portadoras de glaucoma não sabe que tem a doença, já que os pacientes acometidos raramente são sintomáticos antes de apresentarem um grau avançado de lesão das células ganglionares e conseqüentemente de alterações no campo visual(1,3-4). O caráter irreversível das lesões torna o diagnóstico e o tratamento precoces indispensáveis.
Durante muito tempo a tonometria foi utilizada isoladamente no rastreamento de pacientes com glaucoma. Porém, verificou-se que a sensibilidade e especificidade deste exame não são satisfatórias. Vários estudos populacionais mostraram que pelo menos metade dos pacientes com glaucoma apresentava pressão intra-ocular (PO) abaixo de 22 mmHg (glaucoma de pressão normal)(5-8).
Recentemente a campimetria de estímulos supraliminares (CES) vem sendo muito estudada no rastreamento do glaucoma. Vários tipos de campímetro foram utilizados com resultados variáveis, porém, em geral mais satisfatórios do que aqueles encontrados com o uso da medida de PO, com especificidade variando entre 91 e 95% e sensibilidade entre 52 e 94%. A sensibilidade varia com o estágio de evolução da doença, chegando de 86 a 96% em casos de glaucoma moderado e a 100% nos casos severos(9-13). Apesar do desempenho deste tipo de exame ser mais satisfatório, ele demanda tempo (3 a 12 min/olho), correção para perto e um técnico treinado para a realização do mesmo.
As fotografias estereoscópicas do disco óptico, apesar de apresentarem bons resultados, são difíceis de serem obtidas. Os índices de insucesso na obtenção dessas imagens variam de 8 a 22% em indivíduos normais e de 11 a 47% em portadores de glaucoma, além de terem um custo muito alto(14-15).
O grande desafio no rastreamento do glaucoma é conseguir um exame ou grupo de exames que seja bastante sensível e específico, economicamente viável e não demande muito tempo, pois um número expressivo de pessoas deverá ser examinado para cada caso diagnosticado.
O objetivo do nosso estudo foi avaliar a eficácia da associação de métodos diagnósticos para detectar o glaucoma, iniciando com a avaliação do disco óptico, utilizando a campimetria de estímulos limiares como método padrão ouro ("Gold Standard").
OBJETIVOS
O objetivo deste estudo foi avaliar a eficácia da associação do exame da cabeça do nervo óptico: 1) com a campimetria de estímulos supraliminares e 2) com a tonometria de aplanação, na identificação de pacientes com glaucoma.
MÉTODOS
Os participantes do estudo foram 276 indivíduos excluídos do Mutirão Nacional de Cirurgia de Catarata realizado no Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto – USP, por apresentarem acuidade visual maior que 20/100 em pelo menos um dos olhos. Após serem informados sobre todos os procedimentos a serem realizados, esses indivíduos foram submetidos a um exame de oftalmoscopia direta por dois oftalmologistas que selecionaram os pacientes de acordo com os seguintes critérios de inclusão: 1) idade acima de 40 anos; 2) relação entre o tamanho da escavação e o tamanho do disco óptico maior ou igual a 0,4 em pelo menos um dos olhos e 3) assimetria de escavação maior ou igual a 0,2 entre os dois olhos. Pacientes com presença de fatores que inviabilizassem o exame do disco óptico não foram incluídos (catarata densa em 24 olhos, miose intensa em 4 olhos e nistagmo importante em 1 olho). Cada paciente foi examinado por dois oftalmologistas experientes. Nos casos em que houve discordância quanto ao tamanho da relação escavação/disco, um terceiro oftalmologista foi consultado para uma definição do tamanho da relação.
Da população inicial de 276 pessoas foram selecionados 62 indivíduos. Todos realizaram exames de campo visual supraliminar ("Central 76 point screening test"), teste de acuidade visual, refração, biomicroscopia, e oftalmoscopia indireta no mesmo dia em que ocorreu a seleção. Em uma segunda consulta foram submetidos a tonometria e a um exame de campo visual com estímulos limiares ("Full Threshold"). A tonometria foi realizada com um tonômetro de aplanação de Goldmann previamente calibrado, entre 7:30 e 9:00 h da manhã, pelo mesmo oftalmologista, sendo considerada a média aritmética de três medidas consecutivas. O exame de campimetria de estímulos limiares (CEL) foi adotado como padrão ouro ("Gold Standard") para o diagnóstico do glaucoma. Os exames de campo visual foram realizados em um campímetro computadorizado de Humphrey pelo mesmo examinador.
Os critérios adotados para definir alterações mínimas no campo visual (CEL) foram: 1) presença de um grupo de 3 ou mais pontos adjacentes com sensibilidade menor que 5% da população normal (p <5%) com pelo menos um desses pontos com sensibilidade menor que 1% da população (p <1%); 2) "corrected pattern standard deviation" (CPSD) com valores abaixo de 5% da população (p <5%) e 3) anormalidade apontada pelo "Glaucoma Hemifield Test" (GHT)(16).
O exame foi considerado não confiável quando a perda de fixação foi maior ou igual a 20% ou quando o número de respostas falso positivas ou falso negativas foi maior ou igual a 33%.
Os critérios para definir alterações mínimas na campimetria de estímulos supraliminares (CES) foram definidos de forma arbitrária, levando-se em consideração a semelhança de distribuição dos pontos entre este e o padrão ouro, uma vez que não há na literatura uma definição a este respeito. Foi considerado como alteração mínima a presença de um grupo de 3 ou mais pontos adjacentes não periféricos marcados como não respondidos. Os critérios de confiabilidade foram semelhantes aos descritos para a (CEL).
Oito pacientes não retornaram para a segunda consulta. Seis pacientes não foram capazes de realizar nenhum campo visual confiável, outros quatro tiveram campo confiável em apenas um dos olhos e dois apresentaram um dos olhos com acuidade visual muito baixa para realizar o exame. Todos os pacientes que não realizaram o (CEL) ou que não puderam realizá-lo de maneira confiável foram excluídos do estudo. A amostra final estudada foi de 46 olhos de 46 indivíduos, sendo 22 homens e 24 mulheres. A mediana das idades foi 60 anos, sendo a mínima 53 e a máxima 86 anos. Foram analisados apenas os valores referentes ao olho esquerdo de cada paciente.
Análise estatística
A taxa de concordância interobservador foi estudada utilizando-se o índice kappa (k), que foi considerado ruim se o k<0,4, bom entre 0,4 e 0,7 e ótimo se k >0,7. Variáveis categóricas em tabela 2x2 foram estudadas com o teste exato de Fisher. O valor do alfa foi de 0,05.
RESULTADOS
Exame do disco óptico
Dos 46 olhos avaliados (com escavação >0,4 ou assimetria >0,2) 16 apresentavam alteração no CEL, sendo que nos 30 restantes esse exame era normal. Portanto, a probabilidade de um indivíduo selecionado apenas pelo aumento da escavação apresentar defeito no campo visual é de 34,8% (valor preditivo positivo). A taxa de concordância interobservador para a avaliação da escavação foi considerada ótima (kappa = 0.8).
Campimetria de "screening"
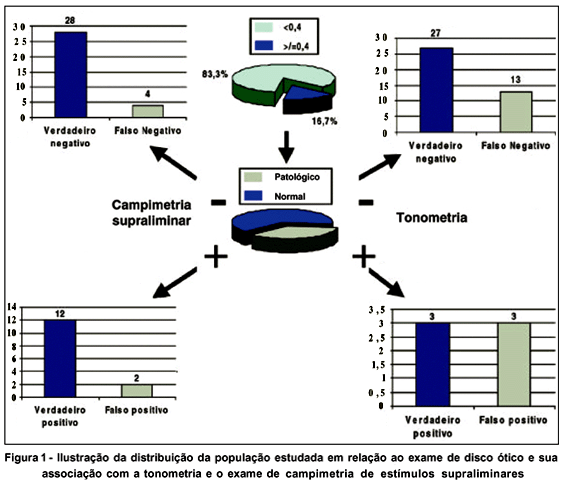
Dos 30 olhos que apresentaram CEL normal, 28 tinham exames supraliminares normais e 2 anormais e dos 16 olhos restantes, que apresentaram a CEL anormal, 12 tinham exames supraliminares também anormais e apenas 4 tinham exames supraliminares normais (Tabela 1).

A partir dos dados obtidos, calculamos a Sensibilidade (S) do exame supraliminar, sua Especificidade (E) e as Razões de probabilidade ou "Likelihood Ratio" (LR), que podem ser calculados para o exame positivo ou anormal (LR+) e para o exame negativo ou normal (LR-). Os valores referentes ao exame supraliminar estão contidos na tabela 2.

Os resultados obtidos mostram que, na população estudada, um paciente com teste de exame supraliminar positivo (alterado), tem 10,7 vezes mais chance de apresentar uma CEL alterada que outro com exame supraliminar normal. Mostram também que pacientes com uma CES negativa (normal) têm 0,27 vez mais chance de apresentar uma CEL anormal que um paciente cujo exame supraliminar foi positivo.
Tonometria
Utilizando o mesmo procedimento, avaliamos os resultados da medida de pressão intra-ocular, adotando como normais as medidas de tonometria abaixo de 20 mmHg (inclusive) e anormais aquelas acima deste valor(7,17).
As tabelas 3 e 4 mostram, respectivamente, a comparação da tonometria com a CEL e os resultados de sensibilidade, especificidade, LR+ e LR- deste exame.


Os valores de PO utilizando-se um "cut-off " de 20 mmHg praticamente não interferem nas chances de um indivíduo com alteração no exame de disco ótico apresentarem anormalidades na CEL. Isto se verifica quando os valores dos "Likelihood ratios" são próximos de 1.
O cálculo do LR também nos permite avaliar a eficácia da associação de dois exames; neste caso o exame do disco óptico e a campimetria de estímulos supraliminares ou a tonometria.
Nesta amostra de pacientes, a probabilidade de um indivíduo apresentar uma CEL anormal aumenta de 34,8 para 85% se ele tiver o exame supraliminar positivo e diminui para 12% se o resultado deste exame for negativo (normal). Um valor de PO acima de 20 mmHg (teste positivo) aumentaria a probabilidade de um indivíduo com alteração no exame do disco óptico apresentar alteração na CEL de 34,8 apenas para 50% e para PO abaixo deste valor a probabilidade de se encontrar as alterações no campo cai para 32% (Tabela 5).

A figura 1 ilustra a distribuição dos indivíduos selecionados através do exame do disco óptico após serem submetidos ao exame supraliminar e à tonometria.
DISCUSSÃO
Os nossos resultados permitem concluir que, em pacientes com idade maior que 40 anos e escavação do disco óptico >0,4 (ou assimetria >0,2), o exame supraliminar alterado aumentou a probabilidade de encontrar alterações no campo visual sugestivas de glaucoma de 34,8% para 85% (LR+ = 10,7), enquanto que a tonometria >20 mmHg aumentou essa probabilidade apenas para 50% (LR+ = 1,9).
Alguns fatores podem ter contribuído para a magnitude dessa diferença. Em primeiro lugar, o método do teste em estudo (CES) utiliza a mesma tecnologia e instrumentação do teste "padrão ouro" (CEL), o que poderia superestimar a acurácia do CES. Em segundo lugar, a presença de pacientes com glaucoma de pressão normal na nossa amostra pode ter contribuído para uma diminuição na acurácia da tonometria, aumentando a magnitude da diferença entre os dois testes.
Há evidências de que o aumento progressivo da relação entre o tamanho da escavação e o tamanho do disco óptico seja a principal característica do glaucoma, sendo que geralmente precede o aparecimento de escotomas no campo visual. Trabalhos recentes abordando os diversos parâmetros utilizados na avaliação do disco óptico (diminuição e palidez das bordas, presença de hemorragia, atrofia peripapilar), apontam a escavação como o parâmetro mais eficaz do diagnóstico do glaucoma(18-19). A escolha do valor de corte de 0,4 para escavação do disco baseou-se no fato de que em outros tipos de atrofia do nervo óptico não relacionadas ao glaucoma, a escavação é geralmente inferior a este valor(20). Quigley et al em 2001 examinaram 4.774 pessoas e mostraram que 95% dos pacientes com glaucoma desta amostra apresentavam relação escavação/disco maior que 0,3(21). Com efeito, sua prevalência na população de indivíduos com escavação maior que 0,4 é maior do que na população geral. Quando selecionamos uma população de indivíduos com escavação maior que 0,4 provavelmente estaremos detectando grande parte dos pacientes com glaucoma, e justamente aqueles que necessitam de intervenção imediata. Além disso, 92% das pessoas a diferença entre as escavações dos discos não excede 0,1 e em 99% não excede 0,2(22). Por este motivo a assimetria de escavação entre os olhos foi um dos critérios de inclusão.
É importante considerar que o achado principal do nosso estudo foi que a acurácia do CES foi bastante superior à acurácia da tonometria em pacientes com escavação >0,4. No entanto, a prevalência do glaucoma na nossa amostra (probabilidade pré-teste) não pode ser extrapolada para a população geral, visto que a seleção dos pacientes em um mutirão de catarata e a triagem inicial de pacientes com escavação >0,4 podem criar um viés de seleção.
Outro aspecto a ser considerado, é a utilização da CEL como padrão ouro. É necessário dizer que o exame é sujeito a artefatos que não tendem a se confirmar em exames subseqüentes (efeito do aprendizado). Apesar disso, o teste foi escolhido porque a presença de escotomas no campo visual (CEL) é o principal critério para o diagnóstico do glaucoma.
Apesar da diversidade de métodos e critérios diagnósticos em estudos populacionais relacionados ao glaucoma, os nossos resultados estão de acordo com os da literatura, que confirmam a superioridade do exame de estímulos supraliminares (Sensibilidade 75%, Especificidade 93%) em relação à tonometria (Sensibilidade 19%, Especificidade 90%) na identificação dos pacientes normais e glaucomatosos.
CONCLUSÃO
A utilidade clínica de um teste diagnóstico é determinada pela acurácia com que ele é capaz de identificar uma determinada doença. Os coeficientes de probabilidade ou "Likelihood Ratios" (LR) representam uma maneira prática de se avaliar a eficácia da associação de métodos diagnósticos. Este coeficiente indica o quanto irá aumentar (LR+) ou diminuir a (LR-) a probabilidade pré-teste. Nesse estudo, demonstramos que em pacientes com escavação do disco óptico maior ou igual a 0,4, um exame supraliminar alterado indica uma probabilidade de 85% de ser portador de glaucoma e que um indivíduo com a mesma escavação e com o exame supraliminar normal, tem apenas 12% de probabilidade.
REFERÊNCIAS
1. Quigley HA. Number of people with glaucoma worldwide. Br J Ophthalmol 1996;80:389-93.
2. Hattenhauer MG, Johnson DH, Ing HH, Herman DC, Hodge DO, Yawn BP, et al. The probability of blindness from open-angle glaucoma [commented on Ophthalmology 1999;106:2039-41]. Ophthalmology 1998;105:2099-104.
3. Sponsel WE, Ritch R, Stamper R, Higginbothan EJ, Anderson DR, Wilson MR, et al. Prevent Blindness America visual field screening study. The Prevent Blindness America Glaucoma Advisory Committee.[commented on Am J Ophthalmol 1995 120:793-5]. Am J Ophthalmol 1995;120:699-708.
4. Taylor HR, Keeffe JE. World blindness: a 21st century perspective. Br J Ophthalmol 2001;85:261-6.
5. Armaly MF, Krueger MA, Maunder L, Becker B, Hetherington J, Kolker AE et al. Biostatistical analysis of the collaborative glaucoma study. I. Summary report of the risk factors for glaucomatous visual-field defects. Arch Ophthalmol 1980;98:2163-71.
6. Bengtsson B. Aspects of the epidemiology of chronic glaucoma. Acta Ophthalmol 1981;Suppl.146:1-48.
7. Hollows FC, Graham PA. Intra-ocular pressure, glaucoma, and glaucoma suspects in a defined population. Br J Ophthalmol 1966;50:570-86.
8. Leibowitz HM, Krueger DE, Maunder LR, Milton RC, Kini MM, Kahn HA, et al. The Framingham Eye Study monograph: An ophthalmological and epidemiological study of cataract, glaucoma, diabetic retinopathy, macular degeneration, and visual acuity in a general population of 2631 adults, 1973-1975. Surv Ophthalmol 1980;24 (Suppl):335-610.
9. Katz J, Tielsch JM, Quigley HA, Javitt J, Witt K, Sommer A. Automated suprathreshold screening for glaucoma: the Baltimore Eye Survey. Invest Ophthalmol Vis Sci 1993;34:3271-7.
10. Kosoko O, Sommer A, Auer C. Screening with automated perimetry using a threshold-related three-level algorithm. Ophthalmology 1986;93:882-6.
11. Yamada N, Chen PP, Mills RP, Leen MM, Lieberman MF, Stamper RL, et al. Screening for glaucoma with frequency-doubling technology and Damato campimetry. Arch Ophthalmol 1999;117:1479-84.
12. Trible JR, Schultz RO, Robinson JC, Rothe TR. Accuracy of glaucoma detection with frequency-doubling perimetry. Am J Ophthalmol 2000;129(6):740-5.
13. Quigley HA. Identification of glaucoma-related visual field abnormality with the screening protocol of frequency doubling technology. Am J Ophthalmol 1998;125:819-29.
14. Tielsch JM, Katz J, Singh K, Quigley HA, Gottsh JD, Javitt J, et al. A population-based evaluation of glaucoma screening: the Baltimore Eye Survey. Am J Epidemiol 1991;134:1102-10.
15. Tuulonen A, Airaksinen PJ, Montagna A, Niemnen H. Screening for glaucoma with a non-mydriatic fundus camera. Acta Ophthalmol (Copenh) 1990;68: 445-9.
16. Anderson DR. Automated static perimetry. St Louis, Missouri: Mosby Year Book; 1992. p.305.
17. Lauretti Filho A, Romão E. Estudo comparativo entre tonometria de aplanação e tonometria de impressão. Rev Bras Oftalmol 1966;25:29.
18. Damms T, Dannheim F. Sensitivity and specificity of optic disc parameters in chronic glaucoma. Invest Ophthalmol Vis Sci 1993;34:2246-50.
19. Harper R, Reeves B. The sensitivity and specificity of direct ophthalmoscopic optic disc assessment in screening for glaucoma: a multivariate analysis. Graefes Arch Clin Exp Ophthalmol 2000;238:949-55.
20. Radius RL, Maumenee AE. Optic atrophy and glaucomatous cupping. Am J Ophthalmol 1978;85:145-53.
21. Quigley HA, West SK, Rodrigues J, Munoz B, Klein R, Snyder R. The prevalence of glaucoma in a population-based study of Hispanic subjects: Proyecto VER. Arch Ophthalmol 2001;119:1819-26.
22. Armaly MF. Genetic determination of cup/disc ratio of the optic nerve. Arch Ophthalmol 1967;78:35-43.
Endereço para correspondência
Roberta M. S. Costa
Rua Itararé, 601
Ribeirão Preto (SP) CEP 14090-070
E-mail: [email protected]
Recebido para publicação em 16.12.2002
Versão revisada recebida em 22.05.2003
Aprovação em 27.06.2003
How to cite this article: