Arq. Bras. Oftalmol. 2001; 64 (3): 10.1590/S0004-27492001000300014
Total: 1536
Zélia Maria da Silva Corrêa1; Fernando Leite Kronbauer3; Raquel Goldhardt3; Ítalo Mundialino Marcon2; Felipe Bakowicz3
DOI: 10.1590/S0004-27492001000300014
RESUMO
Objetivo: Avaliar a precisão da fórmula SRK/T no cálculo da lente intra-ocular (LIO) para cirurgias de facoemulsificação. Métodos: Análise retrospectiva de 119 pacientes submetidos à facoemulsificação durante o ano de 1999 em serviço de ensino de oftalmologia. Foram excluídos pacientes com prontuários incompletos e aqueles com complicações intra-operatórias. Selecionados 81 pacientes para estabelecer a precisão da fórmula SRK/T no cálculo da refração final planejada após facoemulsificação com implante de lente intra-ocular. Todas as ecobiometrias foram realizadas pela mesma profissional, com o mesmo aparelho, usando a fórmula SRK/T. As cirurgias foram realizadas por residentes de oftalmologia do terceiro ano. Resultados: Comparando a refração final planejada pelo cirurgião, baseado na ecobiometria com a fórmula SRK/T, e o equivalente esférico no pós-operatório, os pacientes foram divididos em 4 grupos: Grupo 1 - pacientes com erro refracional de até ± 0,50 dioptrias (n=33 (40,7 %)). Grupo 2 - pacientes com erro refracional entre ±0,51 e ±1,25 dioptrias (n=29 (35,7 %)). Grupo 3 - pacientes com erro refracional entre ±1,26 e ±2,00 dioptrias (n=8 pacientes (9,87%)). Grupo 4 - pacientes com erro refracional superior a ±2,01 dioptrias (n=11 (13,5%)). Conclusões: O resultado refracional pós-operatório foi satisfatório, a maioria dos pacientes (n=62 (76,4%)) apresentaram erros refracionais residuais pós-facoemulsificação inferiores a ±1,25 dioptrias.
Descritores: Biometria; Implante de lentes intra-oculares; Refração ocular; Métodos; Período pós-operatório; Facoemulsificação; Erros de refração
ABSTRACT
Purpose: To determine the accuracy of intraocular lens (IOL) power calculation with the SRK/T formula in phacoemulsification. Methods: Retrospective review of 119 patients treated with phacoemulsification in 1999 in a University Hospital. Patients with incomplete charts and with intraoperative complications were excluded from this study. Eighty-one patients were selected to establish the accuracy of the SRK/T formula to predict the postoperative refractive error after phacoemulsification and intraocular lens implantation. All biometries were performed by the same technician using the same equipment. All procedures were performed by third-year residents. Results: Comparing the final refraction planned by the surgeon, based on biometry with the SRK/T formula, and the postoperative spherical equivalent, patients were divided in to 4 groups: Group 1 - patients with refractive errors up to ± 0.50 diopters (n=33 (40.7 %)). Group 2 - patients with refractive errors between ±0.51 and ±1.25 diopters (n=29 (35.7 %)). Group 3 - patients with refractive errors between ±1.26 and ±2.00 diopters (n=8 (9.87%)). Group 4 - patients with refractive errors above ±2.01 diopters (n=11 (13.5%)). Conclusions: The postoperative refractive results were satisfactory, the majority of patients (n=62 (76.4%)) presented residual refractive errors after phacoemulsification up to ±1.25 diopters.
Keywords: Biometry; Intraocular lens implantation; Ocular refraction; Methods; Postoperative period; Phacoemulsification; Refractive errors
INTRODUÇÃO
A idéia de substituir o cristalino opaco por uma prótese é antiga, mas foi Ridley, que em 1949, a colocou em prática(1-3). Os primeiros implantes de lentes intra-oculares (LIO) foram calculados de forma empírica, baseados na antigas prescrições de óculos do paciente para conhecer seu erro refracional. Alguns cirurgiões implantavam LIOs consideradas "padrão" para todos os pacientes (4). A necessidade de calcular o poder dióptrico da LIO a ser implantada surgiu devido à sofisticação da cirurgia de catarata e a cobrança de boa acuidade visual pós-operatória pelo paciente.
A fórmula teórica para calcular o poder dióptrico da LIO a ser implantada não se modificou desde sua descrição por Fedorov e col.(5). Atualmente este cálculo é determinado por seis variáveis: ceratometria (K), comprimento axial do globo ocular, a posição que o centro óptico da lente ocupa dentro do olho (A) da LIO, posição efetiva do cristalino no olho, refração pós-operatória desejada e distância vértice(6-7). A obtenção destes dados só foi possível após a criação de um aparelho que, além de realizar a medida do globo ocular com ultra-som, faz o cálculo da LIO usando algumas das variáveis mencionadas acima. Este aparelho é conhecido como ecobiômetro de onda A(2, 4). Seu uso exige a colaboração do paciente, por ser um exame estático, unidimensional, com representação gráfica de padrão oscilatório vertical cuja intensidade é compatível com o tecido estudado. Por causa destas características, a sonda deve ser posicionada perpendicular às interfaces examinadas(2).
As fórmulas utilizadas atualmente derivam de uma análise computadorizada retrospectiva de uma grande amostra de pacientes previamente submetidos à cirurgia de catarata com implante de LIO(2). Em 1980, Retzlaff e Sandres & Kraft publicaram uma fórmula de regressão baseda na análise múltipla de regressão linear da refração pós-operatória obtida a partir de dados retrospectivos(3). Criaram juntos então uma fórmula de regressão modificada, a SRK. Esta fórmula presume que para cada milímetro de variação no comprimento axial do olho, há uma alteração de 2,50 dioptrias no poder da lente, na direção contrária(2). A fórmula (SRK) é a seguinte:
P=A-2,5L -0,9K (P=poder dióptrico da LIO para a emetropia, A=posição efetiva do centro óptico da lente no olho-varia com cada tipo de lente e fabricante, L=comprimento axial do globo em mm, K=leitura ceratométrica). Esta fórmula foi utilizada por muito tempo, e era adequada para olhos com comprimento axial entre 22 mm e 24,5 mm, que correspondem a 78% da população. Para pacientes com comprimentos axiais fora da média, míopes e hipermétropes, foi criada uma nova fórmula adicionando um fator de correção à SRK devido a erros refrativos no pós-operatório, principalmente nos olhos hipermétropes, chamada SRK II(2, 6).
A fórmula SRK/T (T=teórica) faz uma correlação entre a fórmula de regressão linear (SRK) e as fórmulas teóricas. Esta fórmula se mostrou mais precisa no cálculo da lente intra-ocular que as fórmulas: SRK II, Holladay, Hoffer/Colenbrander, Brinkhorst e Brinkhorst II, no estudo de Retzlaff JA, em 1990(7). Nesta fórmula são levados em consideração a profundidade da câmara anterior prevista com a LIO, a correção da espessura retiniana de acordo com o tamanho do olho, e o índice refrativo corneano(7).
Foi proposto por Olsen, em 1992, que um erro mínimo na refração pós-operatória planejada através do cálculo da IOL seria a soma do erro randomizado da 1-medida do comprimento axial do olho, 2-medida do poder refracional corneano e 3-estimativa da profundidade da câmara anterior (PCA) no pseudofácico. Este erro da PCA diminuiria de 38% para 22% se não fosse usada uma medida de PCA fixa, mas utilizando um método de regressão(8).
Nos últimos 10 anos, várias fórmulas têm sido desenvolvidas para aprimorar o cálculo da LIO. As fórmulas de Holladay e SRK/T são baseadas em modelos ópticos e adaptam o cálculo da LIO usando constantes personalizadas, como a "constante A" na fórmula SRK/T ou o "fator cirurgião" no cálculo da Holladay. Personalizar as fórmulas para cada combinação "lente-cirurgião" aumenta significativamente a precisão da refração pós-operatória planejada. Numa tentativa de facilitar e uniformizar sua fórmula, sem diminuir a precisão do cálculo da LIO, Clarke e colaboradores realizaram uma comparação entre a fórmula Holladay e uma fórmula de cálculo chamada "rede neural". Esta "rede neural", após ser criada, aprimorada e testada pelos autores, apresentou resultados preditivos semelhantes ao programa Holladay. Entretanto, a "rede neural" apresentou média de erros absolutos menor, com tendência a centrarem-se mais próximo do zero que o programa Holladay(9).
Particularidades como equipamento para medida e cálculo da lente, fórmulas matemáticas sofisticadas e os avanços técnicos da facoemulsificação têm tornado a cirurgia de catarata não só um tratamento para a cegueira, mas uma busca por resultados visuais perfeitos ou melhores possíveis. Torna-se importante avaliar este contexto no serviço de residência e preparar futuros profissionais para as solicitações de seus pacientes.
OBJETIVO
Comparar o resultado da refração pós-operatória planejada, a partir do cálculo ecobiométrico (pela fórmula SRK/T), em pacientes submetidos à facoemulsificação por residentes de oftalmologia do terceiro ano, com a refração final obtida após este procedimento.
MÉTODOS
Foram avaliados retrospectivamente 119 pacientes submetidos à cirurgia de facoemulsificação pelos residentes durante o ano de 1999 em Serviço de Ensino de Oftalmologia. Foram excluídos pacientes cujos prontuários estavam incompletos e aqueles que apresentaram complicações intra-operatórias tais como: ruptura capsular, LIOs descentradas e astigmatismo >2,50 dioptrias (o que pode alterar o equivalente esférico em até 1,25 dioptrias) devido à ampliação da incisão para conversão em cirurgia extra-capsular. Do total, 81 pacientes foram selecionados para estabelecer a precisão da fórmula SRK/T na programação da refração final pós-facoemulsificação.
A medida do comprimento axial foi obtida com técnica de contato com a córnea, sob anestesia tópica (Cloridrato de proparacaína 0,005g). Foram obtidas 10 medidas consecutivas com o ecógrafo "A", modelo CompuScan LT V2.00 (Storz, St. Louis, MO, USA). A ceratometria foi medida consecutivamente 3 vezes, com método computadorizado usando o Auto-Keratometer Topcon 2000 (Topcon, Paramus, NJ, USA). O comprimento axial e a ceratometria usadas no cálculo ecobiométrico foi a média de todas as mensurações obtidas no exame que é automaticamente calculada pelo aparelho. Nos casos onde a média do tamanho axial do olho era maior que 25 mm ou menor que 22 mm, o outro olho era medido para comparação. Todos os exames foram realizados pela mesma profissional técnica.
A técnica cirúrgica utilizada consistiu de abertura corneo-escleral de 6mm, capsulorrexe, hidrodissecção, facoemulsificação com aparelho Diplomata (Allergan, Irvine, CA, USA), implante da LIO no saco capsular e sutura (2 ou 3 pontos) com mononylon 10-0. As LIOs implantadas eram de PMMA, peça única, biconvexas, 5,25mm diâmetro da parte ótica e constante A=118.3 (modelo SI-52L, Mediphacos, Belo Horizonte, MG). Todas as cirurgias foram realizadas por residentes do terceiro ano de oftalmologia, sob supervisão. O seguimento pós-operatório dos pacientes variou entre 2 e 6 meses.
A fórmula utilizada para cálculo da LIO a ser implantada foi a SRK/T e a refração final foi convertida em equivalente esférico (grau esférico somado ao cilindrico dividido por dois, conforme descrito por Holland(10-11) sendo subtraído o grau residual que havia sido planejado no pré-operatório.
O erro refracional final foi classificado em 4 grupos: Grupo 1- erros refracionais até ±0,50 dioptrias de equivalente esférico (EE); Grupo 2- erros refracionais entre ±0,51 a ±1,25 dioptrias (EE); Grupo 3- erros refracionais entre ±1,26 a ±2,00 dioptrias (EE) e Grupo 4- erros refracionais superiores a ±2,01 dioptrias (EE).
RESULTADOS
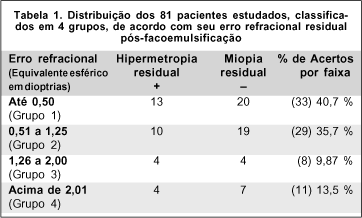
Na análise retrospectiva de 119 pacientes submetidos à facoemulsificação, foram excluídos 38 pacientes, dos quais 14 pacientes apresentavam ruptura capsular, 5 pacientes apresentavam alto astigmatismo final (>2,50 dioptrias que altera o equivalente esférico em até 1,25 dioptrias), 1 paciente apresentava marcada descentração da LIO e 18 pacientes com prontuários incompletos. Os 81 pacientes restantes encontravam-se assim distribuídos: 43 eram homens e 38 eram mulheres, a idade variou entre 42 e 85 anos, média de 62,5 anos. Foram comparados os resultados refracionais planejados baseados na fórmula SRK/T, e o equivalente esférico no pós-operatório de cada um dos 81 pacientes incluídos no estudo.
No grupo 1 foram encontrados 33 pacientes (40,7%). Destes, 13 apresentaram hipermetropia e 20 apresentaram miopia. No grupo 2, o total de pacientes foi 29 (35,7%), 10 pacientes apresentavam hipermetropia e 19 apresentavam miopia. Os pacientes do grupo 3 somaram 8 (9,87%), 4 hipermétropes e o mesmo número de míopes. O grupo 4 apresentou 11 pacientes (13,5%), 4 hipermétropes e 7 míopes (Gráfico 1).
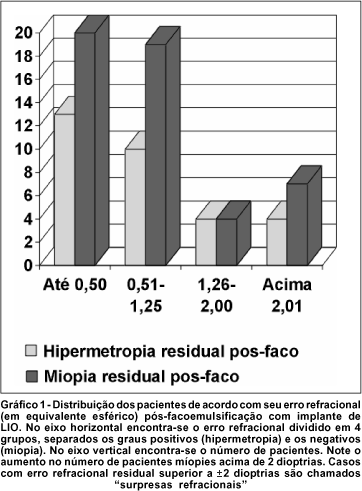
Considerando os 81 pacientes estudados, 50 (61,9%) apresentavam miopia e 31 (38,2%) apresentavam hipermetropia (Tabela 1).
DISCUSSÃO
A maioria das fórmulas utilizadas atualmente apresentam resultados entre ±1,25 dioptrias em torno de 60% para olhos entre 22 e 24 mm, mesmo as fórmulas teóricas de primeira geração. A fórmula SRK/T foi criada porque se percebeu que fórmulas como a SRK e SRK II eram menos precisas que as fórmulas teóricas. Partindo deste fato, foram utilizados os mesmos princípios para a criação de fórmulas teóricas baseados no olho teórico de Gullstrand e modernos métodos de análise computadorizada dando origem à fórmula SRK/T (T=teórica), considerando inclusive a variação da espessura retiniana em relação ao comprimento axial(7,12-14).
Na literatura revisada, o equivalente esférico é calculado utilizando-se a fórmula SRK/T com a qual 80% no trabalho de Retzlaff e 94,8% no trabalho de Shammas, os pacientes apresentaram uma precisão de até ±1 dioptria(12-14). Neste estudo, 40,7% dos casos apresentaram refração residual de até ±0,50 dioptrias (EE). A fórmula SRK/T demostrou ser confiável e dentro dos limites aceitáveis de precisão (erro refracional pós-operatório de até ±1,25 dioptrias) em 76,5% dos casos estudados como era esperado em olhos médios. O problema atual são os olhos alto míopes (comprimento axial>27 mm) e principalmente os alto hipermétropes (comprimento axial <22mm) como observamos nesse estudo o índice elevado de erro biométrico na faixa acima de ±2,01 dioptrias (13,5%) comparado a publicações científicas que relatam erros refracionais residuais pós cirurgia de catarata variando entre 2 e 10 % (12-15). Alguns estudos mostram que, grandes surpresas refracionais (erros refracionais pós-operatórios >2,00 dioptrias) são devidos a erros de mensuração pré-operatória em 43 a 67% dos casos, e não por imprecisão das fórmulas (13,15-16). Além disto, a fórmula SRK/T é mais apropriada para olhos grandes (comprimento axial >27mm), sendo que para olhos pequenos (comprimento axial <22mm), as fórmulas de Holladay (especialmente a Holladay 2) e a Hoffer-Q são mais precisas(13-15). Da mesma maneira, Olsen relatou uma diminuição nos erros de cálculo do poder da LIO com o uso de uma medida de profundidade da câmara anterior preditiva individual(8).
Neste estudo, procurou-se padronizar parte do que Holladay chamou de "efeito cirurgião"(14), onde a refração final varia com: tipos de LIO utilizadas, técnica ceratométrica, qualidade do ecobiômetro, posição da LIO (saco capsular ou sulco), técnica cirúrgica utilizada, tipo de sutura e incisão, e uso de esteróides pós-operatórios. Utilizamos sempre o mesmo tipo de LIO, do mesmo fabricante, os mesmos aparelhos de medida e a LIO foi implantada no saco capsular em todos os casos.
Observamos uma tendência miopizante em todos os subgrupos com a fórmula SRK/T que pode ter ocorrido por um possível erro matemático na correção da lente proposta versus lente implantada, devido à tendência em implantar lentes que produzem mais erros para o lado míope. Considerando-se o fato deste estudo ser retrospectivo e em serviço de ensino, esta tendência deve ser investigada de forma prospectiva uma vez que uma fórmula com tendência miopizante não é adequada para calcular uma LIO multifocal. Deve-se salientar que certas situações requerem a programação de erro refracional residual positivo (hipermetropia) para evitar uma anisometropia.
Portanto, a qualidade da técnica utilizada na aferição biométrica e o tipo de equipamento utilizado são essenciais no planejamento da refração pós-facoemulsificação, já que atualmente, a facoemulsificação também funciona como uma cirurgia refrativa.
CONCLUSÃO
O resultado refracional pós-operatório obtido com a fórmula SRK/T foi considerado satisfatório, quando comparado às publicações científicas prévias. A maioria dos pacientes (n=62 (76,4%)) apresentaram erros refracionais residuais pós-facoemulsificação inferiores a ±1,25 dioptrias. Estudos futuros comparando a fórmula SRK/T com outras fórmulas disponíveis como Holladay a Hoffer-Q, correlacionando sua precisão com o tamanho do olho, serão necessários para definir a melhor fórmula ecobiométrica para casos especiais.
REFERÊNCIAS
1. Ridley H. Intraocular acrylic lens: A recent development in surgery of cataract. Br J Ophthalmol 1952;36:113.
2. Abreu RB, Garcia MA, Abreu GB. Ecobiometria e cálculo do poder dióptrico da LIO. In: Abreu G editor. Ultra-sonografia ocular: atlas-texto. Rio de Janeiro: Cultura Médica; 1998. p. 30-7.
3. Drews RC. Common-sense determination of intraocular lens power. Ophthalmic Surg 1991;22:632-7.
4. Steinert RF. A-scan biometry and intraocular lens power calculation. In: Albert DM, Jakobiec FA editors. Principles and practice of ophthalmology. Philadelphia: W.B. Saunders; 1994. p. 603-6.
5. Fedorov SN, Kolinko AI, Kolinko AI. A method of calculating the optical power of the intraocular lens. Vestnk Oftalmol 1967;80:27-31.
6. Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg 1988;14:136-41.
7. Retzlaff JA, Sanders DR, Kraff MC. Development of SRK/T intraocular lens implant power calculation fórmula. [commented on J Cataract Refract Surg 1993;19:442-6]. J Cataract Refract Surg 1990;16:333-40.
8. Olsen T. Source of error in intraocular lens power calculation. J Cataract Refract Surg 1992;18:125-9.
9. Clarke GP, Burmeister J. Comparison of intraocular lens computations using a neural network versus the Holladay formula. J Cataract Refract Surg 1997; 23:1585-9.
10. Holladay JT. Lens replacements: measurements. In: Yanoff M, Duker JS editors. Ophthalmology: with carrying case. London: Mosby; 1999. p. 1-6.
11. Fannin TE, Grosvenor T. Characteristics of ophthalmic lenses. In Fannin TE, Grosvenor T editors. Clinical optics. London: Butterwoth; 1987. p. 44-6.
12. Silva FA. Ecobiometria. In: Silva FA. Ecografia clínica em oftalmologia. Belo Horizonte: Livro Médico; 1985. p. 45-5.
13. Padilha MA, Fatorelli, Fontes PC, Siqueira A, Awavad F. Lente itraocular e hipermetropia. Arq Bras Oftalmol 1992;51:155-9.
14. Holladay JT, Praeger TC, Chaudler TY, Musgrove KH, Lewis JW, Ruiz RS. A three-part system for refining intraocular lens power calculation. J Cataract Refract Surg 1988;14:17-24.
15. Holladay JT, Praeger TC, Ruiz RS, Lewis JW. Rosenthal H. Improving the predictability of intraocular lens power calculation. Arch Ophthalmol 1986; 104:539-41.
16. Shammas HJ. Accuracy of the modified IOL power formulas for emmetropias. In: Thijssen JM, Fledelius HC, Tane S editors. Ultrasonography in ophthalmology. Dordrecht: Kluwer Academic; 1995. p. 93-9.
Estudo realizado no Serviço de Oftalmologia da Santa Casa de Porto Alegre.
Este trabalho foi parcialmente apresentado no XIV Congresso Brasileiro de Prevenção da Cegueira e Reabilitação Visual - Natal - Setembro/2000.
1 Médica Responsável pelo Setor de Ecografia da Santa Casa de Porto Alegre (RS). Pós-graduanda, nível doutorado, Universidade Federal de São Paulo.
2 Residentes do Serviço de Oftalmologia da Santa Casa de Porto Alegre (RS).
3 Médico Chefe do Serviço de Oftalmologia da Santa Casa de Porto Alegre (RS). Mestre e Doutor em Oftalmologia pela Universidade Federal de São Paulo.
4 Acadêmico de Medicina/estagiário do Serviço de Oftalmologia da Santa Casa de Porto Alegre (RS).
Endereço para correspondência: Dra. Zélia Maria S. Corrêa - Av. Nilo Peçanha, 2421 - Porto Alegre (RS) CEP 91330-001.
Nota Editorial: Pela análise deste trabalho e por sua anuência sobre a divulgação desta nota, agradecemos ao Dr. Wagner Zacharias.
How to cite this article: