Arq. Bras. Oftalmol. 2008; 71 (2): 10.1590/S0004-27492008000200010
Total: 1943
José Ricardo Diniz1; Allan Cezar da Luz2; Kleper Carvalho3; Vladimir Fontes3; Ana Lucia Arcoverde4; Maria Cecília Santos Cavalcante Melo4
DOI: 10.1590/S0004-27492008000200010
RESUMO
OBJETIVOS: Avaliar o resultado funcional e o índice macular dos portadores de buraco macular submetidos à cirurgia com remoção da membrana limitante interna. MÉTODOS: Quinze olhos de 15 pacientes com buraco macular estágios 2, 3 e 4 foram incluídos no estudo. Todos foram submetidos à cirurgia de buraco macular convencional com remoção da membrana limitante interna corada pelo azul de tripan. Melhor acuidade visual com correção e cortes transversais medidos por tomografia de coerência óptica (OCT) foram avaliados no pré- e pós-operatório. O índice macular (razão entre a altura e base do buraco macular) foi calculado e correlacionado com o diâmetro mínimo do buraco macular e o ganho de acuidade visual pós-operatória. RESULTADOS: Obteve-se fechamento do buraco macular em todos pacientes operados. Em 86,7%, houve ganho de pelo menos três linhas de visão. O índice macular demonstrou correlação negativa significante com o diâmetro mínimo (r=0,811). Não foi observada correlação significante entre o índice macular e o ganho de acuidade visual pós-operatória (r=0,351). CONCLUSÃO: Os resultados funcionais na cirurgia do buraco macular com remoção da membrana limitante interna foram bons neste grupo de pacientes. O índice macular demonstrou ser compatível com a configuração espacial do buraco macular, porém não foi preditor de resultados visuais.
Descritores: Mácula lútea; Mácula lútea; Tomografia de coerência óptica; Vitrectomia; Membrana epirretiniana; Membrana epirretiniana
ABSTRACT
PURPOSE: To evaluate the functional outcome and macular index in patients with macular hole who underwent surgery with internal limiting membrane removal. METHODS: Fifteen eyes of 15 patients with idiopathic macular hole stages 2, 3 or 4 were enrolled in this study. All patients underwent conventional macular hole surgery with trypan blue staining to remove the internal limiting membrane. The best-corrected visual acuity and cross-sectional images of macular hole measured by optical coherence tomography (OCT) were evaluated pre- and postoperatively. The macular hole index (ratio of hole height to base diameter of the hole) was calculated and correlated with minimum diameter of the macular hole and postoperative gain in visual acuity. RESULTS: Macular hole closure was observed in all operated patients. In 86.7%, there was a visual gain of at least three lines. Macular hole index was significantly negative correlated with the minimum diameter of the macular hole (r=0.811). There was no significant correlation between macular index and postoperative gain in visual acuity (r=0.351). CONCLUSION: Functional outcomes with internal limiting membrane removal were good in this group of patients. Macular index was compatible with spatial configuration of the macular hole, however visual outcomes were not predictable.
Keywords: Macula lutea; Macula lutea; Tomography; Optical coherence; Vitrectomy; Epiretinal membrane; Epiretinal membrane
INTRODUÇÃO
A cirurgia vitreorretiniana para tratamento do buraco macular foi inicialmente descrita em 1991, por Kelly e Wendel. Sua técnica básica, que inclui vitrectomia posterior via pars plana, remoção da hialóide posterior, troca fluido-ar, injeção de gás de longa duração e manutenção de decúbito ventral no pós-operatório tem sido mantida até os dias atuais(1).
Recentemente, o acréscimo da remoção da membrana limitante interna (MLI) foi proposta por Eckardt et al.(2) com o intuito de melhorar o prognóstico cirúrgico do buraco macular. Índices de até 97% de fechamento do buraco foram obtidos(3).
Um dos grandes problemas para remoção da MLI é sua identificação, já que se trata de uma membrana muito fina (espessura aproximada de 2,5 µm), transparente e ainda é a primeira camada da retina interna (daí a possibilidade de se lesar células retinianas durante sua remoção)(4).
Corantes vitais tem sido propostos para facilitar visualização e remoção mais segura da MLI durante a cirurgia, dentre eles a indocianina verde (ICG)(4-5) e o azul de tripan(6-7). Trabalhos recentes têm mostrado uma provável toxicidade retiniana relacionada ao uso da indocianina verde (ICG), com conseqüente piores resultados funcionais(8-9). Diante desta observação, optou-se (na Fundação Altino Ventura) por utilizar o azul de tripan de forma rotineira.
Mais recentemente, o estudo das características pré-operatórias tem alcançado destaque. O tamanho do buraco e a espessura da retina ao redor do buraco foram apontados como fatores prognósticos importantes que devem ser avaliados no pré-operatório(10-12). O índice macular representa a razão entre a altura da parede do buraco macular e o diâmetro de sua base, sendo indicativo de melhor prognóstico o valor igual ou maior que 0,5(12).
O objetivo do presente estudo foi avaliar os resultados funcionais e o índice macular dos portadores de buraco macular, submetidos à cirurgia como remoção da MLI.
MÉTODOS
Quinze casos consecutivos de portadores de buraco macular (BM) idiopático atendidos na Fundação Altino Ventura / Hospital de Olhos de Pernambuco foram selecionados para participação no estudo no período de março de 2005 até outubro de 2006. Foram 2 homens (13,3%) e 13 mulheres (86,7%). A média das idades dos pacientes foi de 65,8 anos (variando entre 58 e 73 anos).
História detalhada e exame oftalmológico completo foram realizados para excluir casos de buraco macular traumático ou alta miopia. Foram avaliados no pré-operatório: tempo de baixa visual, melhor acuidade visual para longe com correção, exame biomicroscópico com estadiamento pré-operatório do buraco macular (BM)(13) e status do cristalino, além do exame de tomografia de coerência óptica (OCT 3®, Zeiss-Humphrey, Dublin, California).
Foram realizados dois cortes transversais, vertical e horizontal, obtidos pela tomografia de coerência óptica. Foram feitas três medições em cada corte transversal: altura da borda, diâmetro da base e menor diâmetro do BM. O índice macular foi determinado pela divisão entre altura da borda do buraco e diâmetro de sua base(12). Como as medidas foram feitas em duas secções diferentes, vertical e horizontal, foram encontrados valores para o índice macular no corte horizontal e vertical, então foi realizada a média simples dos valores medidos para a obtenção do índice macular. Os valores de menor diâmetro do BM utilizados nas análises também foram obtidos pela média dos valores obtidos em cada corte (horizontal e vertical).
Todos pacientes foram operados pelo mesmo cirurgião, utilizando-se para vitrectomia o sistema Accurus 2500®. A técnica cirúrgica consistiu na vitrectomia via pars plana convencional, tendo três esclerotomias localizadas a 3,5 mm do limbo. Foi realizada a remoção do vítreo central seguida da apreensão por sucção da hialóide posterior próxima do disco óptico, descolamento da mesma até região equatorial e sua remoção com o uso do vitreófago. Mesmo nos casos onde se detectava descolamento do vítreo posterior no pré-operatório, esta manobra era feita para descartar remanescente vítreo no pólo posterior. A seguir, foi realizada troca fluido-ar parcial (deixou-se pequena quantidade de solução salina balanceada - (BSS) sobre a retina, com posterior injeção de 0,4 ml de azul de tripan 0,1% (Ophthalmos®). Este permanecia na cavidade por volta de 30 segundos onde era retirado com auxílio de uma flauta e então nova troca era feita agora para BSS, onde se procedia a remoção da MLI.
A remoção da MLI foi feita com auxílio do escarificador de Tano, que levantava um flap da MLI, onde este era apreendido por pinça vitreorretiniana com ponta diamantada e, por um movimento circular, removia-se toda a MLI em torno da fóvea. Em alguns casos onde houve dificuldade de visualização da MLI nesta fase, foi feita nova injeção de azul de tripan 0,3 ml suavemente sobre a retina (sem troca prévia, diretamente sob BSS, tentando limitar-se à área de interesse). A seguir, era feita a inspeção da periferia retiniana por oftalmoscópio binocular indireto com identação 360 graus, onde se encontrado rotura, era realizada fotocoagulação a laser terapêutica. Seguia-se então com troca fluido-ar completa e injeção de gás C3F8 a 14%. Todos pacientes foram orientados a seguir o decúbito ventral na maior parte do tempo possível na primeira semana, com liberação progressiva do tempo de decúbito até reabsorção do gás. Qualquer complicação intra-operatória foi registrada para análise posterior.
Os pacientes foram acompanhados no primeiro dia de pós-operatório, e depois com 7, 30 e 60 dias no mínimo. Assim que o gás permitia visualização, novo OCT era realizado para documentação do estado da mácula.
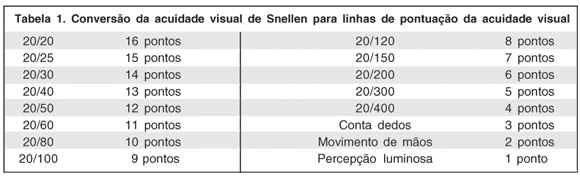
As informações das acuidades visuais no pré e pós-operatórios foram avaliadas segundo a tabela de conversão proposta por alguns autores(14) (Tabela 1).
Os resultados das acuidades visuais foram expressos por suas médias e desvios padrão. Foi utilizado o coeficiente de correlação de Pearson para verificação de possível correlação entre a razão altura por diâmetro do buraco macular (índice macular) e a diferença da acuidade visual pré e pós-operatória, também entre o índice macular e o diâmetro mínimo (DM) do buraco macular.
Foi aceito p<0,05 para rejeição da hipótese de nulidade.
RESULTADOS
A média de seguimento dos pacientes foi de 6,4 meses. Oito pacientes (53,3%) apresentavam catarata antes da cirurgia sendo realizada facoemulsificação durante o procedimento cirúrgico. Um paciente (6,7%) já era pseudofácico; 2 (13,3%) foram submetidos à facoemulsificação no pós-operatório e 4 (26,7%) permaneceram fácicos ao final do acompanhamento (três destes tinham algum grau de catarata). Oito (53,3%) pacientes apresentavam buraco macular estágio II, 6 (40%) apresentavam estágio III e 1 (6,7%) estágio IV, segundo a classificação de Gass(13). A média de duração do BM foi de 10,2 meses (variando entre 3 e 36 meses).
Foi alcançado fechamento completo do buraco macular em todos os casos (100%). Obteve-se em 87,6% dos pacientes operados ganho de pelo menos três linhas de visão. A média dos índices maculares foi de 0,48 e a média das acuidades visuais no pré-operatório foi de 4,6 pontos (entre 20/400 e 20/300) e no pós-operatório foi de 9,8 pontos (entre 20/100 e 20/80). Na tabela 2 observa-se a distribuição dos parâmetros demográficos, parâmetros do buraco macular, acuidade visual e seguimento pós-operatório dos pacientes incluídos na investigação. Houve um paciente em que o flap do buraco permaneceu aderido à retina (paciente 10); em dois pacientes (2 e 9) houve ruptura retiniana periférica sendo realizado bloqueio com laser no transoperatório. Os pacientes 3, 5 e 6 tinham catarata ao final do seguimento pós-operatório.
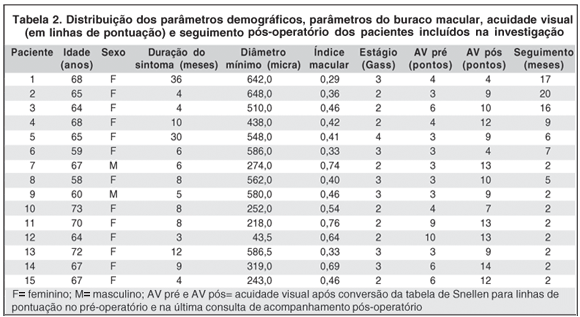
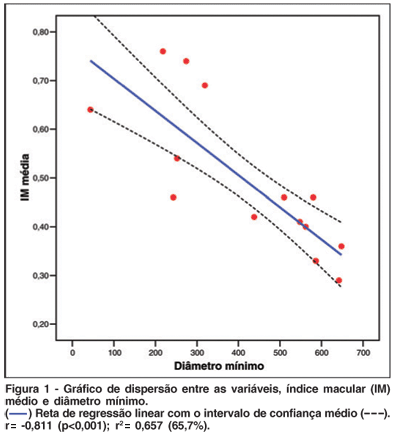
Os valores do índice macular (IM) apresentaram uma correlação negativa significante com os valores do diâmetro mínimo do buraco macular (DM) (Coeficiente de correlação de Pearson: r= -0,811; p<0,001)(Figura 1).
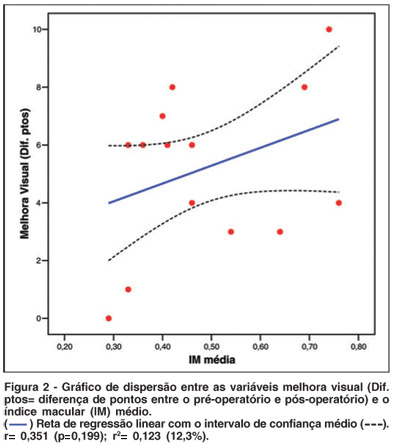
Não foi observada correlação positiva entre IM e ganho de linhas de visão, diferença entre pontuação da AV pré e pós-operatória (r=0,420; p=0,198). Na figura 2 observa-se a correlação entre o índice macular e o ganho de acuidade visual.
DISCUSSÃO
Os resultados funcionais encontrados neste grupo de pacientes operados com remoção da MLI foram semelhantes aos da literatura(7,9,14). Utilizou-se para coloração da MLI o azul de tripan de forma alternativa à indocianina verde (ICG) que é, até então, o corante mais utilizado para este fim. Estudos recentes que comparam os dois corantes mostram melhores resultados visuais com o azul de tripan, além de maior taxa de fechamento do BM pós-cirúrgico(15-16).
A reprodutibilidade e a facilidade de obtenção dos cortes transversais da retina pelo OCT possibilitaram o desenvolvimento do índice macular. Obteve-se o índice macular por meio da razão entre a altura da parede e o diâmetro da base do buraco macular, sendo que nessa investigação, diferente de outro estudo(12) onde foi realizado um corte horizontal, utilizou-se dois cortes transversais - horizontal e vertical - e foi calculada a média dos valores encontrados nos respectivos cortes. Optou-se por esse modelo porque foram encontrados resultados diferentes em cada corte, ou seja, um valor na horizontal e outro na vertical, não se optou por escolher um corte, mas, pela média dos dois. Dessa forma, permaneceu de fácil reprodutibilidade a criação do índice.
Na avaliação de olhos com buraco macular o perfil espacial obtido pelo OCT tem papel fundamental. Tal perfil pode fornecer informações significativas a respeito da evolução e patogênese do buraco macular(17), bem como na avaliação da eficácia da terapêutica cirúrgica dos buracos maculares e mais precisamente dos achados morfológicos associados com a melhora funcional pós-tratamento(18). Esses achados podem não apenas esclarecer mecanismos da recuperação anatômica e funcional, como também constituir metas a serem obtidas com o tratamento cirúrgico.
A possibilidade de criação de um índice que possa refletir características importantes para definir fatores prognósticos vem ganhando espaço entre as publicações sobre buraco macular(11-12). A determinação do índice macular como foi obtida nesse estudo é de fácil aplicação e de alta reprodutibilidade, sendo inédita na literatura nacional.
A correlação positiva entre o diâmetro mínimo do buraco macular e o índice macular revela que novos parâmetros podem ser desenvolvidos. Houve correlação positiva, porém não significante, entre a variação de linhas de visão pré e pós-operatória e o IM. Esse dado pode ser explicado pelo tamanho pequeno da amostra e por ainda haver pacientes com catarata, fato que pode influenciar na acuidade visual final destes. Além disso, o tempo de duração do buraco macular desse estudo, em média de 10,2 meses, poderia prejudicar o desempenho da acuidade visual pós-operatória. Há relatos de correlação significante entre IM e acuidade visual, mas com duração do buraco macular de 3 meses em média(12). Há também o fato dessa investigação ter um seguimento de 6,4 meses e sabe-se que quanto maior o tempo de seguimento, melhor pode ser a acuidade visual(19).
O estudo das configurações espaciais do buraco macular desperta interesse em toda a comunidade oftalmológica, a descoberta de índices de fácil aplicação que possam indicar melhor prognóstico ou até mesmo influenciar na decisão de operar ou não é um dos temas de maior relevância na cirurgia de buraco macular. Nesse estudo o índice macular demonstrou ser compatível com a configuração espacial do buraco macular, porém não foi preditor de resultados visuais.
CONCLUSÃO
Os resultados funcionais na cirurgia do buraco macular com remoção da membrana limitante interna foram bons neste grupo de pacientes. O índice macular demonstrou ser compatível com a configuração espacial do buraco macular, porém não foi preditor de resultados visuais.
REFERÊNCIAS
1. Kelly NE, Wendel RT. Vitreous surgery for idiopathic macular holes. Results of a pilot study. Arch Ophthalmol. 1991;109(5):654-9. Comment in: Arch Ophthalmol. 1991;109(5):635-6.
2. Eckardt C, Eckardt U, Gross S, Luciano L, Reale E. [Removal of the internal limiting membrane in macular holes. Clinical and morphological findings]. Ophthalmologe. 1997;94(8):545-51. German.
3. Brooks HL Jr. Macular hole surgery with and without internal limiting membrane peeling. Ophthalmology. 2000;107(10):1939-48; discussion 1948-9.
4. Rodrigues EB, Meyer CH, Farah ME, Kroll P. Intravitreal staining of the internal limiting membrane using indocyanine green in the treatment of macular holes. Ophthalmologica. 2005;219(5):251-62.
5. Saunders PJ, Nehemy MB, Teixeira MN, Souza EV, Miranda D. Estudo histopatológico de membrana limitante interna removida na cirurgia do buraco macular. Rev Bras Oftalmol. 2002;61(2):87-91.
6. Perrier M, Sébag M. Tripan blue-assisted peeling of the internal limiting membrane during macular hole surgery. Am J Ophthalmol. 2003;135(6):903-5. Comment in: Am J Ophthalmol. 2004;137(1):207-8; author reply 208.
7. Li K, Wong D, Hiscott P, Stanga P, Groenewald C, McGalliard J. Tripan blue staining of internal limiting membrane and epiretinal membrane during vitrectomy: visual results and histopathological findings. Br J Ophthalmol. 2003;87(2):216-9. Comment in: Br J Ophthalmol. 2003;87(12):1530; author reply 1530. Br J Ophthalmol. 2003;87(11):1431-2.
8. Maia M, Haller JA, Pieramicini DJ, Margalit E, Juan E Jr, Farah ME, et al. Retinal pigment epithelial abnormalities after internal limiting membrane peeling guided by indocyanine green staining. Retina. 2004;24(1):157-60.
9. Brasil OM, Brasil OFM. Análise comparativa da cirurgia do buraco macular associada à remoção da membrana limitante interna com e sem coloração pela indocianina verde. Arq Bras Oftalmol. 2006;69(2):157-60.
10. Ip MS, Baker BJ, Duker JS, Reichel E, Baumal CR, Gangnon R, et al. Anatomical outcomes of surgery for idiopathic macular hole as determined by optical coherence tomography. Arch Ophthalmol. 2002;120(1):29-35.
11. Ullrich S, Haritoglou C, Gass C, Schaumberger M, Ulbig MW, Kampik A. Macular hole size as a prognostic factor in macular hole surgery. Br J Ophthalmol, 2002;86(4):390-3.
12. Kusuhara S, Teraoka Escaño ME, Fujii S, Nakanishi Y, Tamura Y, Nagai A, et al. Prediction of postoperative visual outcome based on hole configuration by optical coherence tomography in eyes with idiopathic macular holes. Am J Ophthalmol. 2004;138(5):709-16. Comment in: Am J Ophthalmol. 2004; 138(5):845-6.
13. Gass JD. Reappraisal of biomicroscopic classification of stages of development of a macular hole. Am J Ophthalmol. 1995;119(6):752-9. Comment in: Am J Ophthalmol. 1995;120(6):808-9.
14. Kwok AK, Lai TY, Man-Chan W, Woo DC. Indocyanine green assisted retinal internal limiting membrane removal in stage 3 or 4 macular hole surgery. Br J Ophthalmol. 2003;87(1):71-4.
15. Lee KL, Dean S, Guest S. A comparison of outcomes after indocyanine green and tripan blue assisted internal limiting membrane peeling during macular hole surgery. Br J Ophthalmol. 2005;589(4):420-4.
16. Beutel J, Dahmen G, Ziegler A, Hoerauf H. Internal limiting membrane peeling with indocyanine green or tripan blue in macular hole surgery: a randomized trial. Arch Ophthalmol. 2007;125(3):326-32.
17. Gaudric A, Haouchine B, Massin P, Paques M, Blain P, Erginay A. Macular hole formation: new data provided by optical coherence tomography. Arch Ophthalmol. 1999;117(6):744-51.
18. Villate N, Lee JE, Venkatraman A, Smiddy WE. Photoreceptor layer features in eyes with closed macular holes: optical coherence tomography findings and correlation with visual outcomes.Am J Ophthalmol. 2005;139(2):280-9.
19. Leonard RE 2nd, Smiddy WE, Flynn HW Jr, Feuer W. Long-term visual outcomes in patients with successful macular hole surgery. Ophthalmology. 1997;104(10):1648-52.
Endereço para correspondência:
Fundação Altino Ventura
R. da Soledade, 170
Boa Vista - Recife (PE) CEP 50070-040
E-mail: [email protected]
Recebido para publicação em 17.05.2007
Última versão recebida em 26.08.2007
Aprovação em 28.08.2007
Trabalho realizado na Fundação Altino Ventura - FAV - Recife (PE) - Brasil.
Nota Editorial: Depois de concluída a análise do artigo sob sigilo editorial e com a anuência do Dr. João Borges Fortes Filho sobre a divulgação de seu nome como revisor, agradecemos sua participação neste processo.
How to cite this article: