Arq. Bras. Oftalmol. 2007; 70 (6): 10.1590/S0004-27492007000600025
Total: 2247
Tiago Eugênio Faria e Arantes1; Vinícius Paganini Nascimento2; Otacílio de Oliveira Maia Júnior3; Walter Yukihiko Takahashi4
DOI: 10.1590/S0004-27492007000600025
RESUMO
As drogas anti-angiogênicas foram introduzidas recentemente no arsenal terapêutico das membranas neovasculares coroidais. O objetivo deste relato é descrever um caso de membranas neovasculares coroidais oculta com extenso descolamento do epitélio pigmentado da retina, tratada com bevacizumab (Avastin®) intravítrea. A eficácia da medicação foi avaliada por meio da acuidade visual e de exames complementares (angiografia fluoresceínica, videoangiografia com indocianina verde e tomografia de coerência óptica). Após três injeções intravítreas de bevacizumab, obteve-se uma resposta anatômica e visual satisfatória, denotando benefícios da droga, apesar do extenso descolamento do epitélio pigmentado da retina associada a membranas neovasculares coroidais oculta.
Descritores: Degeneração macular; Mácula lútea; Neovascularização coroidal; Neovascularização coroidal; Inibidores de angiogênese; Fatores de crescimento do endotélio vascular; Angiofluoresceinografia; Tomografia de coerência óptica; Feminino; Humanos; Idoso; Relatos
ABSTRACT
The antiangiogenic drugs have been recently introduced in the therapeutic armamentarium of choroidal neovascularization. The purpose of this report is to describe a case of occult choroidal neovascularization with extensive retinal pigment epithelial detachment treated with intravitreal bevacizumab (Avastin®). The efficacy of the medication was evaluated by means of visual acuity and complementary exams (fluorescein angiography, indocyanine green video angiography and optical coherence tomography). After three intravitreal injections of bevacizumab a satisfactory anatomic and visual response was achieved, showing benefits of the drug, despite the extensive retinal pigment epithelial detachment associated with occult choroidal neovascularization.
Keywords: Macular degeneration; Macula lutea; Choroidal neovascularization; Choroidal neovascularization; Angiogenesis inhibitors; Vascular endothelial growth factors; Fluorescein angiography; Tomography, optical coherence; Female; Humans; Aged; Case reports
INTRODUÇÃO
A degeneração macular relacionada à idade (DMRI) é uma doença degenerativa da área central da retina freqüentemente associada à perda visual central, sendo a mais importante causa de cegueira irreversível em adultos nos países desenvolvidos e a terceira causa de cegueira no mundo. A classificação, tanto clínica quanto histopatológica, divide a DMRI em forma exsudativa e não exsudativa(1-3). A forma exsudativa, caracterizada por lesões neovasculares, é classificada por meio da angiografia fluoresceínica(4) e alguns tratamentos atuais baseiam-se nesta classificação, como a fotocoagulação a laser e a terapia fotodinâmica com verteporfina(5).
O fator de crescimento endotelial (VEGF) foi demonstrado como o principal estímulo angiogênico para a neovascularização na DMRI(6). Estudos mostram que a inibição do VEGF e, por conseqüência, da angiogênese e a diminuição da permeabilidade vascular podem viabilizar um tratamento efetivo para a forma exsudativa da DMRI(7-12). O bevacizumab (Avastin®, Genentech Inc) é um anticorpo monoclonal humanizado que se liga ao VEGF, inicialmente designado para administração endovenosa para tratamento de câncer colorretal(13). Recentemente, o bevacizumab foi introduzido no arsenal terapêutico das membranas neovasculares coroidais (MNC), secundárias a DMRI, apresentando bons resultados mesmo em pacientes com resposta inadequada a outros tipos de tratamento(7-10).
O presente estudo objetiva demonstrar a eficácia do bevacizumab num caso de MNC secundária a DMRI, com grande descolamento do epitélio pigmentado da retina (EPR) demonstrado na tomografia de coerência óptica (OCT).
RELATO DE CASO
N.S.C, 74 anos de idade, sexo feminino, branca, natural e procedente de São Paulo, referindo diminuição da acuidade visual e metamorfopsia no olho direito (OD) há cerca de quatro anos, com piora progressiva há nove meses, sem outros sintomas associados. Portadora de diabetes mellitus tipo 2 e hipertensão arterial sistêmica, com bom controle clínico com uso de hipoglicemiante oral e anti-hipertensivo, negava uso de outras medicações. Como antecedente oftalmológico apresentava descolamento de retina no olho esquerdo (OE) há quatro anos, sem história de cirurgias ou tratamentos oculares prévios.
Ao exame oftalmológico inicial apresentava acuidade visual (AV) com melhor correção óptica de 0,2 no OD e percepção luminosa no OE. A biomicroscopia de segmento anterior evidenciava catarata nuclear incipiente no OD e sinéquias posteriores das 12 às 8 horas e catarata nuclear de 3 a 4+ no OE, a pressão intra-ocular era de 12 e 6 mmHg, respectivamente no OD e OE. Ao exame fundoscópico do OD, foi evidenciado disco óptico corado, de bordas nítidas, relação escavação/disco de 0,2 e área elevada em pólo posterior, de limites bem definidos, superfície lisa e presença de hemorragias e exsudatos sub-retinianos na borda, correspondendo ao descolamento do EPR, além de drusas em pólo posterior. Não foi possível a realização da fundoscopia no OE pela opacidade de meios.
A angiografia fluoresceínica demonstrou no OD uma grande área de descolamento do EPR em pólo posterior, com a presença de uma chanfradura em sua borda temporal apresentando uma hiperfluorescência irregular com vazamento tardio, comportando-se como uma MNC oculta. Sendo assim, procedeu-se ao estudo com a videoangiografia com indocianina verde para melhor caracterização da lesão e exclusão de outros diagnósticos como vasculopatia polipoidal idiopática da coróide (VPIC), neste exame foi observada uma placa hiperfluorescente com " hot spots" na porção nasal, sem evidência de dilatações aneurismáticas ou outras alterações vasculares que pudessem caracterizar VPIC. No OCT, encontrou-se descolamento do EPR extenso e elevado, fluido sub-retiniano e espessamento da retina neurossensorial adjacente, com sombreamento da coróide, dificultando a medida da altura do descolamento (Figura 1).
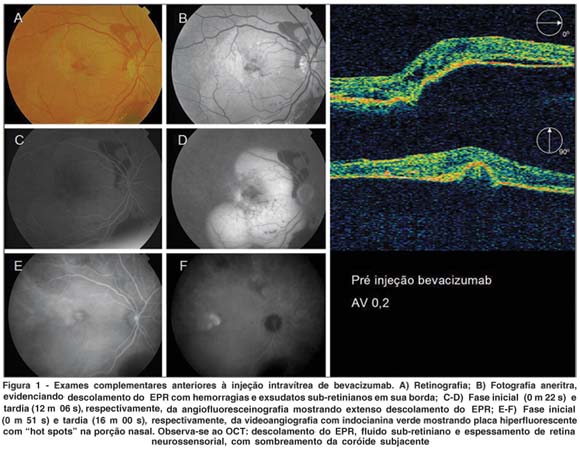
Discutiu-se com a paciente sobre riscos e benefícios da terapia com bevacizumab, após concordância com a terapia proposta, foi aplicada injeção intravítrea de 1,25 mg de bevacizumab (Avastin®) no OD sem nenhuma intercorrência.
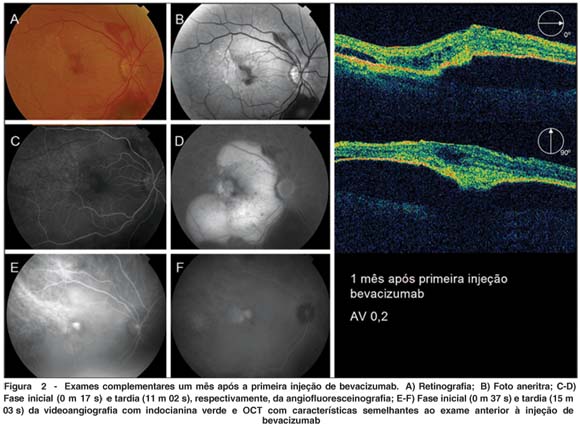
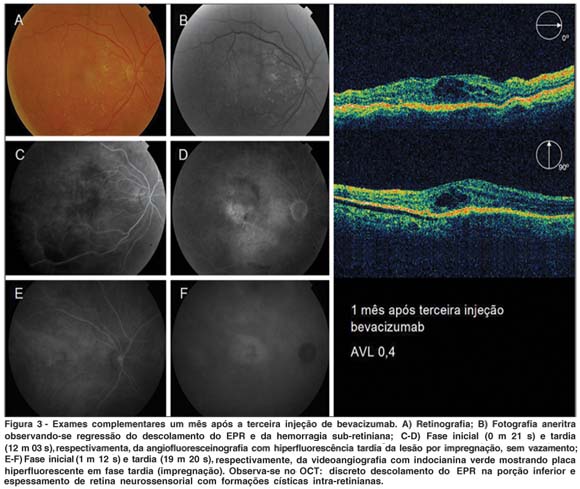
Passado um mês do procedimento, a paciente mantinha acuidade visual de 0,2 no OD e os exames complementares (angiografia fluoresceínica, videoangiografia com indocianina verde e OCT) permaneciam similares aos anteriores à injeção (Figura 2). Após dois meses da injeção, a acuidade visual não apresentava melhora e à fundoscopia notava-se uma redução das hemorragias e exsudatos sub-retinianos, porém a extensa área de descolamento do EPR ainda era observada na angiografia, com discreta diminuição da altura do descolamento no OCT. Foi optado por nova injeção intravítrea de bevacizumab e um mês após esta segunda injeção a paciente apresentava acuidade visual de 0,3 no olho tratado e documentou-se diminuição do descolamento do EPR na angiografia fluoresceínica e no OCT. Com este quadro, optou-se por uma terceira injeção de bevacizumab intravítrea e, após um mês, observou-se melhora na acuidade visual (0,4) e regressão da lesão nos exames complementares (angio, videoangiografia com indocianina verde e OCT - Figura 3). Na última avaliação, dois meses após a terceira injeção, foram constatadas estabilidade na acuidade visual em 0,4 e melhora da metamorfopsia.
DISCUSSÃO
A terapia da forma exsudativa da DMRI teve um avanço recente com a introdução dos antagonistas do VEGF, estudos com o pegaptanib, um aptâmero específico para uma isoforma do VEGF (VEGF 165), mostraram um benefício modesto, embora estatisticamente significativo(11). Resultados melhores foram obtidos com o uso do ranibizumab, um fragmento que se liga a todas isoformas do VEGF, com melhora da acuidade visual em pelo menos 25% dos pacientes tratados(12). O ranibizumab foi desenvolvido a partir de um anticorpo de cadeia completa, uma vez que se acreditava que uma molécula menor pudesse ter uma melhor penetração retiniana. O bevacizumab é um anticorpo de cadeia completa que vem sendo usado de forma " off label" no tratamento da DMRI, apresentando resultados promissores(7-10).
Os tratamentos clássicos para a MNC subfoveal secundária a DMRI, como a terapia fotodinâmica (PDT) associada ou não à injeção intravítrea de triancinolona, tinham como padrão de sucesso terapêutico a estabilização ou atenuação do curso natural da doença, com um pequeno percentual de melhora da acuidade visual com o tratamento, com resultados ainda menos satisfatórios em pacientes com MNC oculta(14-18). Atualmente, com o uso de agentes anti-VEGF vêm sendo obtidos resultados visuais melhores, inclusive com possibilidade de ganho de linhas de visão, mesmo em pacientes com membrana neovascular sub-retiniana (MNVSR) ocultas(7-10). Além disso, o PDT está associado a um maior risco de isquemia macular e rotura do EPR(14,18), embora esta última complicação também seja descrita após injeção intravítrea de bevacizumab e possa fazer parte do próprio curso natural da doença(19).
No presente caso não foi observada melhora clínica ou anatômica significativa após a primeira injeção intravítrea de bevacizumab, evidenciando-se melhora apenas após a segunda injeção, possíveis causas para isso são a extensão do descolamento do EPR e a possibilidade de que apenas uma injeção não seja suficiente para uma resposta terapêutica adequada. Com três injeções de bevacizumab obteve-se uma boa resposta anatômica e visual, mostrando que esta droga apresenta benefícios em casos de MNC oculta com descolamento do EPR secundária a DMRI e que resultados satisfatórios podem ser obtidos mesmo após não ter havido uma resposta benéfica à primeira injeção.
REFERÊNCIAS
1. Ferris FL 3rd, Fine SL, Hyman L. Age-related macular degeneration and blindness due to neovascular maculopathy. Arch Ophthalmol. 1984;102(11): 1640-2.
2. Resnikoff S, Pascolini D, Etya'ale D, Kocur I, Pararajasegaram R, Pokharel GP, et al. Global data on visual impairment in the year 2002. Bull World Health Organ. 2004;82(11):844-51.
3. Klein R, Klein BE, Linton KL. Prevalence of age-related maculopathy. The Beaver Dam Eye Study. Ophthalmology. 1992;99(6):933-43.
4. Guyer DR, Yannuzzi LA, Slakter JS, Sorenson JA, Hanutsaha P, Spaide RF, et al. Classification of choroidal neovascularization by digital indocyanine green videoangiography. Ophthalmology. 1996;103(12):2054-60.
5. Verteporfin Roundtable Participants. Guidelines for using verteporfin (Visudyne) in photodynamic therapy for choroidal neovascularization due to age-related macular degeneration and other causes: update. Retina. 2005; 25(2):119-34. Review.
6. Adamis AP, Shima DT. The role of vascular endothelial growth factor in ocular health and disease. Retina. 2005;25(2):111-8.
7. Avery RL, Pieramici DJ, Rabena MD, Castellarin AA, Nasir MA, Giust MJ. Intravitreal bevacizumab (Avastin) for neovascular age-related macular degeneration. Ophthalmology. 2006;113(3):363-72. Comment in: Ophthalmology. 2007;114(2):400; author reply 400-1.
8. Spaide RF, Laud K, Fine HF, Klancnik JM Jr, Meyerle CB, Yannuzzi LA, et al. Intravitreal bevacizumab treatment of choroidal neovascularization secondary to age-related macular degeneration. Retina. 2006;26(4):383-90.
9. Michels S, Rosenfeld PJ, Puliafito CA, Marcus EN, Venkatraman AS. Systemic bevacizumab (Avastin) therapy for neovascular age-related macular degeneration. Twelve-week results of an uncontrolled open-label clinical study. Ophthalmology. 2005;112(6):1035-47.
10. Bom Aggio F, Eid Farah M, Melo GB. Intravitreal bevacizumab for occult choroidal neovascularization with pigment epithelium detachment in age-related macular degeneration. Acta Ophthalmol Scand. 2006;84(5):713-4.
11. Gragoudas ES, Adamis AP, Cunningham ET Jr, Feinsod M, Guyer DR; VEGF Inhibition Study in Ocular Neovascularization Clinical Trial Group. Pegaptanib for neovascular age-related macular degeneration. N Engl J Med. 2004; 351(27):2805-16. Comment in: ACP J Club. 2005;143(1):18; N Engl J Med. 2004;351(27):2863-5; N Engl J Med. 2005;352(16):1720-1; author reply 1720-1.
12. Heier JS, Antoszyk AN, Pavan PR, Leff SR, Rosenfeld PJ, Ciulla TA, et al. Ranibizumab for treatment of neovascular age-related macular degeneration: a phase I/II multicenter, controlled, multidose study. Ophthalmology. 2006; 113(4):642.e1-4.
13. Hurwitz H, Fehrenbacher L, Novotny W, Cartwright T, Hainsworth J, Heim W, et al. Bevacizumab plus irinotecan, fluorouracil, and leucovorin for metastatic colorectal cancer. N Engl J Med. 2004;350(23):2335-42. Comment in: Câncer Treat Ver. 2004;30(8):715-7; N Engl J Méd. 2004;350(23):2406-8; N Engl J Med. 2004;351(16):1690-1; author reply 1690-1; Nat Clin Pract Gastroenterol Hepatol. 2004;1(2):72-3.
14. Axer-Siegel R, Ehrlich R, Rosenblatt I, Kramer M, Priel E, Yassur Y, et al. Photodynamic therapy for occult choroidal neovascularization with pigment epithelium detachment in age-related macular degeneration. Arch Ophthalmol. 2004;122(4):453-59.
15. Spaide RF, Sorenson J, Maranan L. Photodynamic therapy with verteporfin combined with intravitreal injection of triamcinolone acetonide for choroidal neovascularization. Ophthalmology. 2005;112(2):301-4.
16. Chan WM, Lai TY, Wong AL, Tong JP, Liu DT, Lam DS. Combined photodynamic therapy and intravitreal triamcinolone injection for the treatment of subfoveal choroidal neovascularization in age related macular degeneration: a comparative study. Br J Ophthalmol. 2006;90(3):337-41.
17. Augustin AJ, Schmidt-Erfurth U. Verteporfin therapy combined with intravitreal triamcinolone in all types of choroidal neovascularization due to age-related macular degeneration. Ophthalmology. 2006;113(1):14-22. Comment in: Ophthalmology. 2006;113(8):1470-1; Ophthalmology. 2006;113(11): 2109-10.
18. Nicolò M, Ghiglione D, Lai S, Nasciuti F, Cicinelli S, Calabria G. Occult with no classic choroidal neovascularization secondary to age-related macular degeneration treated by intravitreal triamcinolone and photodynamic therapy. Retina. 2006;26(1):58-64. Comment in: Retina. 2006;26(6):714; author reply 715.
19. Meyer CH, Mennel S, Schmidt JC, Kroll P. Acute retinal pigment epithelial tear following intravitreal bevacizumab (Avastin) injection for occult choroidal neovascularization secondary to age related macular degeneration. Br J Ophthalmol. 2006;90(9):1207-8.
Endereço para correspondência:
Tiago Eugênio Faria e Arantes
Rua Pedro de Toledo, 544 - Apto. 711
São Paulo (SP) CEP 04039-001
E-mail: [email protected]
Recebido para publicação em 28.10.2006
Última versão recebida em 24.04.2007
Aprovação em 21.05.2007
Trabalho desenvolvido no Departamento de Oftalmologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo - USP - São Paulo (SP) - Brasil.
Nota Editorial: Depois de concluída a análise do artigo sob sigilo editorial e com a anuência do Dr. Eduardo Cunha de Souza sobre a divulgação de seu nome como revisor, agradecemos sua participação neste processo.
How to cite this article: