

Christie Michelle Graf1; Thelma Larocca Skare2; Carlos Augusto Moreira3
DOI: 10.1590/S0004-27492006000100020
RESUMO
Descreve-se uma paciente com diagnóstico de poliarterite nodosa, em tratamento com citostáticos e corticosteróides que desenvolveu neuropatia óptica isquêmica anterior, uma manifestação considerada bastante rara para esta doença.
Descritores: Poliarterite nodosa; Poliarterite nodosa; Corticosteróides; Manifestações oculares; Neuropatia óptica isquêmica; Vasculite retiniana
ABSTRACT
We describe a patient with polyarteritis nodosa being treated with cytostatics and corticosteroids who developed an anterior ischemic optic neuropathy, a rare manifestation of this pathology.
Keywords: Polyarteritis nodosa; Polyarteritis nodosa; Adrenal cortex hormones; Eye manifestations; Optic neuropathy ischemic; Retinal vasculitis
INTRODUÇÃO
A poliarterite nodosa (PAN) é uma vasculite necrotizante que afeta artérias de médio e pequeno calibre albergando o potencial de lesar praticamente qualquer sistema do organismo(1). As manifestações mais comuns desta patologia incluem o envolvimento renal que aparece em 75% dos casos, mialgias e artralgias que surgem em até 60%, manifestações cutâneas e neurológicas que lesam, respectivamente, 55% e 50% dos pacientes(2).
O envolvimento ocular é encontrado em 10 a 20% dos pacientes com PAN e demonstra uma grande diversidade(3). Fazem parte deste espectro: vasculites retinianas e de vasos da coróide, esclerites necrotizantes, ceratites ulcerativas periféricas, envolvimento conjuntival, lesões isquêmicas do nervo óptico e inflamação de vasos da órbita podendo, em alguns casos, causar exoftalmia(3).
A PAN não tratada é geralmente letal, mas o uso de corticóides e citostáticos melhoram muito o seu prognóstico, principalmente se estes medicamentos forem instituídos de maneira precoce(1). Isto é favorecido por um diagnóstico rápido o qual, por sua vez, fica na dependência do conhecimento das suas nuances de apresentação.
Formas oculares podem ser a manifestação inicial da PAN e, nesta situação, o oftalmologista pode ser o responsável pela inclusão desta vasculite no diagnóstico diferencial facilitando, assim, o seu reconhecimento(4).
Os autores relatam um caso de PAN complicada com neuropatia óptica isquêmica anterior, a qual é considerada uma manifestação bastante rara desta patologia na bibliografia compulsada. Isto dá relevo para a forma de envolvimento oftalmológico encontrada na paciente.
RELATO DE CASO
RFC, sexo feminino, 26 anos, tem diagnóstico de PAN a 6 meses antes do evento atual quando apresentou quadro de hipertensão arterial, mononeurite multiplex em membro superior D e inferior D além de vasculite retiniana com diminuição abrupta da acuidade visual do olho direito. Na época esteve internada no serviço de Reumatologia do HUEC tendo sido submetida à investigação que mostrou: pesquisa de fator antinuclear e sorologias para hepatite B, C, HIV negativas; complementos (C3 e C4), creatinina e hemograma normais. As provas de atividade inflamatória eram altas com VHS de 84 mm na primeira hora e proteína C reativa de 96 mg/l e o parcial de urina mostrava traços de proteína e ++ de cilindros hialinos por campo de grande aumento. Uma angiografia mesentérica e renal mostrou múltiplos microaneurismas na topografia de artérias segmentares intra-renais sendo, portanto, compatível com diagnóstico de PAN (Figura 1).
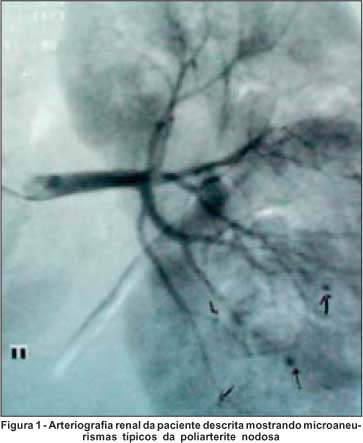
Foi submetida a tratamento com pulsoterapia de metilprednisolona (1 grama endovenosa por três dias consecutivos) seguida de 80 mg prednisona/dia e instalada em uso de ciclofosfamida, 100 mg/dia, via oral. Houve melhora dos sintomas neurológicos e da atividade renal, porém não se observou reversão da perda visual.
Cinco meses depois, estando em uso de ciclofosfamida na dose supra descrita e de 40 mg de prednisona/dia apresentou diminuição da acuidade visual súbita em olho esquerdo. Ao exame físico a pressão arterial era de 130/80 mmHg. Exame do tórax, abdome e membros eram normais. Uma VHS foi de 17 mm na 1ª hora e a proteína C reativa de 20,3 mg/l. Creatinina e parcial de urina eram normais. O corticóide foi aumentado para 80 mg de prednisona/dia.
Ao exame oftalmológico apresentava acuidade visual (AV) de percepção luminosa no olho direito (OD) e 20/400 no olho esquerdo (OE). A biomicroscopia foi normal em ambos os olhos. A oftalmoscopia indireta mostrou atrofia do nervo óptico em olho direito e leve hiperemia de disco óptico à esquerda.
Uma angiofluoresceinografia mostrou perfusão vascular normal, periferia normal e palidez de disco óptico no OD. No OE foi observado hiperemia de disco óptico com hiperfluorescência na fase tardia do exame, o que levou à conclusão diagnóstica de neuropatia óptica isquêmica anterior. Não foi observado zonas "watershed" no exame de angiofluoresceinografia.
A paciente também foi submetida a campimetria computadorizada que revelou perda total de campo visual no OD na escala cinza com "pattern deviation" normal; e resíduo visual paramacular no OE na escala cinza com "pattern deviation" normal. Uma tomografia computadorizada de órbita e de sistema nervoso central foi normal.
Após 10 dias de uso de 80 mg de prednisona/dia a dose deste medicamento foi aumentada para 120 mg/dia e a de ciclofosfamida para 150 mg/dia.
Revisão após 1 mês de tratamento mostrou que a paciente apresentava acuidade visual de percepção luminosa no OD e 20/200 em OE. Após isto se perdeu o controle por mudança de domicílio.
DISCUSSÃO
A neuropatia óptica isquêmica anterior (NOIA) é uma disfunção do nervo óptico, causada pela redução temporária ou permanente na perfusão sanguínea do segmento anterior do nervo óptico(5). Costuma ser didaticamente dividida em aquelas causadas pela arterite temporal ou de células gigantes ou, ainda, NOIA-arteríticas (ou NOIA-A) e as outras NOIA-não arteríticas (ou NOIA-NA)(5).
O segundo grupo NOIA-NA é o mais comum das duas formas e pode ser subdividida em um grupo idiopático (que abrange 70% dos casos) e um grupo de causas definidas (30%)(6). Dentre as causas definidas temos as outras vasculites (como o lupus eritematoso sistêmico, PAN, artrite reumatóide), as vasculopatias sistêmicas (hipertensão arterial, arteriosclerose, diabetes), os distúrbios hemodinâmicos, hematológicos e os oculares (glaucoma simples de ângulo aberto, glaucoma de baixa pressão, pacientes submetidos a facectomia)(5). A NOIA-NA em pacientes jovens como a da paciente descrita está em geral associada a uma causa definida(7). Entretanto, a NOIA-NA causada por PAN é muito rara. Fujishiro afirma em artigo publicado em 1998 que apenas 4 casos haviam sido descritos no Japão(8).
Nos casos de NOIA-NA, a perda visual é menos severa do que a NOIA-A com uma acuidade visual melhor que 20/200 em 60% dos casos, o que infelizmente não aconteceu no caso descrito(9).
É interessante notar que pacientes com esta patologia apresentam queixas de acuidade visual pior ao acordar o que é atribuído à hipotensão arterial noturna(9); isto pode ser agravado quando são utilizados medicamentos hipotensores potentes(10).
O edema do disco óptico pode ser difuso ou segmentado, hiperêmico ou pálido. Quando o infarto no nervo óptico já ocorreu há algumas semanas, o edema será gradualmente substituído por atrofia(5). A presença de hemorragias peripapilares em chama de vela e alterações maculares pode aparecer(5). O defeito campimétrico mais comumente encontrado é o altitudinal, mas apenas metade dos casos apresenta defeitos altitudinais inferiores(11).
As características mais comumente observadas na angiografia são a ausência ou diminuição da fluoresceína do disco, o retardo do enchimento do disco óptico, difusa ou setorialmente, sua hiperfluorescência na fase tardia, por extravasamento do corante, e o retardo difuso ou setorial de enchimento da coróide (que ocorre com mais freqüência na forma arterítica)(5).
No caso descrito, chamou a atenção o alto grau de agressividade da doença, uma vez que a NOIA-NA se estabeleceu em OE na vigência do tratamento com ciclofosfamida altas doses de corticóide exigindo aumento destes imunossupressores para doses bastante elevadas.
Os autores concluem que, embora seja uma situação rara, a neuropatia óptica isquêmica anterior deve ser lembrada como pertencente ao espectro das manifestações oculares da poliarterite nodosa.
REFERÊNCIAS
1. Valente RM, O´Duffy JD, Conn DL. Vasculitis and related disorders. In: Kelley WN, Harris ED, Ruddy S, Sledge CB. Textbook of rheumatology. Philadelphia: WB Saunders; 1997. p.1079-132.
2. Skare TL. Vasculitis. In: Skare TL Reumatologia: princípios e práticas. Rio de Janeiro: Guanabara Koogan; 1999. p.158-66.
3. Akova YA, Jabbur NS, Foster CS. Ocular presentation of polyarteritis nodosa. Clinical course and management with steroid and cytotoxic therapy. Ophthalmology. 1998;100(12):1775-81.
4. Hutchinson GH. Polyarteritis nodosa presenting as posterior ischaemic optic neuropathy. J R. Soc Méd. 1984;77(12):1043-6.
5. Oliveira LRM, Dantas AM, Lavinsky J. Neurites ópticas ou neuropatias ópticas inflamatórias. In: Abujamra S. Retina e vítreo: clinica e cirúrgica. São Paulo: Roca; 2000. p.750-66.
6. Lana-Peixoto MA. Anterior ischemic optic neuropathy in children and young adults. Neurology. 1997;48(Suppl):A329
7. Lana-Peixoto MA. Nonarteritic anterior ischemic optic neuropathy of definite etiology. Neurology. 1999;52(Suppl):A32.
8. Fujishiro M, Handa Y, Machino H, Miyata K, Nakajima K, Iwahashi C. [Anterior ischemic optic neuropathy in a case of polyarteritis nodosa]. Ryumachi. 1998;38(6):831-5. Japanese.
9. Arnold CA. Ischemic optic neuropathies. Ophthalmol Clin North Am. 2001;14(1): 83-98.
10. Hayreh SS. Ischaemic optic neuropathy. Indian J Ophthalmol. 2000;48(3):171-94. Erratum: Indian J Ophthalmol. 2000;48(4):317.
11. Hattenhauer MG, Leavitt JA, Hodge DO, Grill R, Gray DT. Incidence of nonarteritic anterior ischemic optic neuropathy. Am J Ophthalmol. 1997;123(1): 103-7.
Endereço para correspondência:
Christie Michelle Graf
Rua Fernandes de Barros, 1850
Curitiba (PR) CEP 80040-200
E-mail: [email protected]
Recebido para publicação em 30.09.2003
Versão revisada recebida em 27.04.2005
Aprovação em 15.07.2005
Trabalho realizado no serviço de oftalmologia e no serviço de reumatologia do Hospital Universitário Evangélico de Curitiba - HUEC - Curitiba (PR) - Brasil.