Arq. Bras. Oftalmol. 2005; 68 (3): 10.1590/S0004-27492005000300011
Total: 2239
Serge Morax1; Tânia Pereira Nunes2; Houyem Ben-Ayed1; Mehrad Hamedani1; Suzana Matayoshi3
DOI: 10.1590/S0004-27492005000300011
RESUMO
OBJETIVO: Avaliar os resultados obtidos com a ressecção do músculo de Müller-conjuntiva no tratamento da blefaroptose e analisar suas vantagens. MÉTODOS: Trinta e oito pacientes (39 pálpebras) foram submetidos à ressecção do músculo de Müller-conjuntiva. Blefaroptose no pré-operatório variou de 1,0 mm a 3,0 mm (média: 2,0 mm). O valor de elevação palpebral produzido pelo teste da fenilefrina indicou a quantidade de tecido a ser ressecado. RESULTADOS: 33 pálpebras (85%) que foram tratadas com este procedimento tiveram resultado estético satisfatório. CONCLUSÃO: Ressecção do músculo de Müller-conjuntiva é técnica relativamente simples para o tratamento da blefaroptose, quando houver boa função do músculo levantador da pálpebra superior e teste da fenilefrina 10% positivo. Suas vantagens são a preservação do tarso e o resultado cirúrgico previsível.
Descritores: Blefaroptose; Palpebras; Conjuntiva; Fenilefrina; Resultado de tratamento
ABSTRACT
OBJETIVE: To evaluate the results of Müller's muscle-conjunctival resection for correction of blepharoptosis and to discuss the advantages of this procedure. METHODS: 38 patients (39 eyelids) were submitted to Müller's muscle-conjunctival resection. Blepharoptosis varied from 1.0 mm to 3.0 mm (mean: 2.0 mm). The amount of eyelid elevation produced by phenylephrine guided the amount of tissue to be resected. RESULT: 33 eyelids (85%) treated with this procedure were cosmetically acceptable. CONCLUSIONS: Müller's muscle-conjunctival resection procedure is a relatively simple technique for blepharoptosis, with good levator function and positive 10% phenylephrine test. The advantages are: preservation of tarsus and predictable results.
Keywords: Blepharoptosis; Eyelids; Conjuctiva; Phenylephrine; Treatment outcome
INTRODUÇÃO
A correção da blefaroptose é sempre um desafio para o oftalmologista, pois sua expectativa estética é máxima. Em 1961 Fasanella e Servat descreveram uma técnica simples e rápida para a correção da ptose palpebral, de 3 a 4 mm, com boa função do músculo levantador da pálpebra superior (MLPS). A técnica original consistiu na ressecção em bloco do MLPS, músculo de Müller (MM), tarso e conjuntiva (C)(1) .
Em 1975 Putterman e Urist, descreveram uma técnica semelhante à descrita pelos autores citados anteriormente, ressecando em bloco o MM e a conjuntiva. Este procedimento mostra-se eficaz em quadros de blefaroptose que apresentam boa função do MLPS e teste da fenilefrina positivo(2). Sua vantagem é a preservação do tarso.
O teste da fenilefrina é realizado em casos de blefaroptoses mínimas e moderadas com o objetivo de verificar a participação do MM na alteração palpebral e assim indicar a técnica cirúrgica mais apropriada; a droga estimula diretamente os receptores a adrenérgicos, produzindo a contração do MM. O teste consiste em avaliar a diferença da altura da margem palpebral antes e após 10 minutos de instilação do colírio de fenilefrina 10% no fundo de saco conjuntival superior do lado ptótico; se a pálpebra superior eleva-se, apresentando um nível palpebral normal ou simétrico em relação ao lado contralateral sadio o teste é positivo (Figuras 1 e 2)(3).


OBJETIVOS
Relatar a utilização da ressecção do MM-C no tratamento da blefaroptose, descrever algumas alterações técnicas do procedimento cirúrgico e discutir suas vantagens, como por exemplo, baixa incidência de complicações.
MÉTODOS
Trinta e oito pacientes foram submetidos a ressecção do MM-C para correção cirúrgica de ptose palpebral no período entre 1996 e 2001.
A posição da pálpebra superior foi avaliada utilizando-se a distância margem-reflexo, ou seja, a medida da distância entre o reflexo luminoso corneal e a margem palpebral superior em posição primária do olhar (PPO). A cirurgia foi realizada segundo a técnica descrita por Putterman com algumas modificações técnicas.
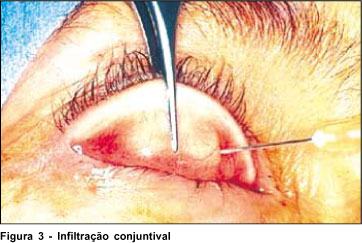
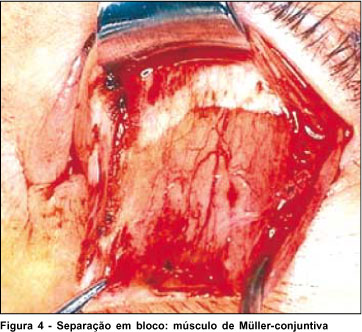
A intervenção pode ser realizada sob anestesia local ou geral, sendo esta última indicada para crianças. Injeção de lidocaína a 2% com adrenalina a 1: 200 000 é feita no subcutâneo da pálpebra superior (PS), logo acima da margem palpebral. Após sua eversão com a ajuda de um fio de tração, seda 4-0, passado acima da margem palpebral e um retrator de Desmarres, nova infiltração é realizada na conjuntiva logo acima do tarso (Figura 3). Incisão da conjuntiva em toda extensão horizontal da base superior do tarso é realizada com bisturi lâmina 15 e dissecção superiormente em bloco do MM e da conjuntiva. Duas pinças hemostáticas são utilizadas para prender as extremidades medial e lateral deste bloco e assim facilitar esta dissecção (Figura 4).
O MM é facilmente separado da aponeurose do MLPS. A ressecção de um segmento de MM-C é realizada (Figura 5); a medida da porção ressecada baseia-se no resultado do teste da fenilefrina durante a avaliação pré-operatória.

O valor da elevação produzido pelo teste da fenilefrina determinou a quantidade de tecido a ser ressecado. Por exemplo, se a pálpebra ptótica elevou-se ao mesmo nível do lado normal, a quantidade ressecada foi de 8,0 mm. Nos casos que a pálpebra elevou-se acima do nível contralateral, a ressecção foi entre 6,0 a 7,0 mm. E no caso de hipocorreção durante o teste com fenilefrina, a ressecção foi maior, entre 9,0 e 10,0 mm. Cinco pacientes que apresentaram teste positivo, porém com fraca elevação da PS foram submetidos a ressecção de 10,0 mm.
A sutura era contínua, unindo as margens da conjuntiva, MM e base do tarso (Figura 6) em toda extensão da ferida cirúrgica. As duas extremidades da sutura transfixavam toda a espessura palpebral e eram fixadas na pele para evitar o contato com a superfície ocular. Pode ser utilizado um fio absorvível (vicryl 6-0) ou fio inabsorvível (prolene 5-0 ou 6-0).

Os critérios de bom resultado que utilizamos foram a posição da margem palpebral superior a 2,0 mm abaixo do limbo corneal ou a simetria com o lado contralateral.
Em casos de hipocorreção no pós-operatório imediato, as extremidades da sutura foram tracionadas, elevando-se a margem palpebral superior, melhorando o resultado cirúrgico. Nos casos de hipercorreção, deve-se realizar uma tração na pálpebra superior para baixo, podendo ser feita com a ajuda de um fio de tração, seda 4-0, na borda palpebral nas primeiras 48h(3-4).
Inicialmente o grupo era composto por 63 pacientes. Dois pacientes não foram incluídos neste trabalho pois durante o ato cirúrgico observou-se deiscência da aponeurose do MLPS e optou-se pela fixação da aponeurose à base do tarso associado à ressecção do MM-C. Vinte três pacientes também foram eliminados devido ao seguimento pós-operatório inferior a 3 semanas, apesar de apresentarem boa simetria com o lado contralateral normal.
Os trinta e oito pacientes, 39 pálpebras, do estudo apresentavam teste da fenilefrina 10% positivo na avaliação pré-operatória, porém 5 destes apresentaram fraca elevação.
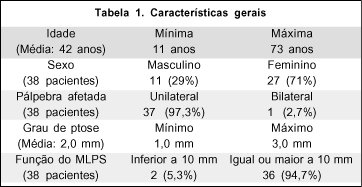
Vinte sete pacientes eram do sexo feminino e 11 do sexo masculino. A idade variou entre 11 e 73 anos (média: 42 anos). Todos pacientes (39 pálpebras) apresentavam blefaroptose variando entre 1,0 e 3,0 mm (média: 2,0 mm), 37 unilateral e um caso bilateral. Trinta e cinco pacientes apresentavam função do MLPS igual ou superior a 10 mm e 2 pacientes tinham esta medida inferior a 10 mm (Tabela 1).
Doze casos eram congênitos e 26 adquiridos. As formas adquiridas eram assim relacionadas: 10 casos de síndrome de Claude Bernard-Horner pós cirurgia cervical ou região apical do tórax, 2 pacientes com história prévia de cirurgia ocular, descolamento de retina e cirurgia filtrante, 4 pacientes usuários de lente de contato rígida. Um paciente apresentava seqüelas da doença de Graves: exoftalmia sem indicação cirúrgica, retração palpebral superior e inferior à direita e blefaroptose à esquerda. Três pacientes apresentavam dermatocálaze associada à blefaroptose (Tabela 2).

Anestesia geral foi realizada em apenas 3 casos, por se tratarem de crianças.
A ressecção do MM-C variou de 6.0 a 10.0 mm, dependendo do resultado ao teste da fenilefrina na avaliação pré-operatória.
Uma paciente foi submetida à blefaroplastia das quatro pálpebras por via cutânea e outra foi submetida à blefaroplastia das pálpebras superiores no mesmo ato cirúrgico.
Foi utilizado fio inabsorvível: prolene 6-0 em 15 pálpebras, prolene 5-0 em 11 pálpebras; fio absorvível (vicryl 6-0) em 10 pálpebras. A sutura cutânea na blefaroplastia foi realizada com seda 6-0.
O seguimento pós-operatório variou entre 1 mês e 24 meses (média: 12,5 meses).
RESULTADOS
A ressecção do MM-C apresentou bom resultado em 33 pálpebras das 39 operadas (85%). A pálpebra superior foi elevada ao nível desejado simetricamente com o lado contralateral.
Seis pacientes apresentaram hipocorreção no pós-operatório; em um destes casos, foi observado alteração anatômica da aponeurose do MLPS durante o ato cirúrgico.
DISCUSSÃO
A ressecção do MM e da conjuntiva tem sido utilizada em casos bem selecionados de blefaroptoses congênitas ou adquiridas com altas taxas de sucesso. A avaliação pré-operatória é fundamental para uma indicação precisa e um resultado satisfatório no pós-operatório.
Todos pacientes deste estudo apresentavam blefaroptose variando de 1,0 e 3,0 mm (média: 2,0 mm) e teste da fenilefrina positivo, sendo que 5 pacientes apresentaram fraca elevação da pálpebra superior quando comparada com o lado normal. É importante salientar que a quantidade de elevação produzida pelo teste da fenilefrina determinou a quantidade de tecido a ser ressecado. Pálpebras menos responsivas ao teste foram submetidas à maior ressecção tecidual.
Vários autores descreveram modificações na técnica originalmente descrita por Putterman e Urist com o objetivo de facilitar o isolamento do MM e da conjuntiva, diminuir a possibilidade de hipocorreção, diminuir o trauma cirúrgico e simplificar o procedimento.
As modificações realizadas na técnica original no presente trabalho também tiveram o objetivo de facilitar sua execução(3-4). Não acreditamos ser necessário a utilização da sutura com fio de seda no início da cirurgia para delimitar o tecido a ser ressecado e/ou para facilitar a separação do MM da aponeurose do MLPS. Utilizamos duas pinças hemostáticas para preender as extremidades medial e lateral do bloco MM-C e não uma pinça especial como a descrita por Putterman e Urist(2).
Weinstein e Burger descreveram pela primeira vez a utilização de sutura de tração, tornando mais fácil a separação do complexo MM-C(5).
Dresner utilizou suturas de tração e desenvolveu uma fórmula com diferentes quantidades de ressecção dependendo do grau de blefaroptose, com o objetivo de obter uma simetria perfeita entre as duas pálpebras, obtendo uma diferença de simetria de 0,5 mm em 84% das pálpebras operadas e de 1,0 mm em 11%(6).
No presente estudo, das 39 pálpebras operadas, 33 (85%) apresentaram simetria com o lado contralateral; Putterman e Fett, em 10 anos de estudo, obtiveram uma taxa de 90% de sucesso cirúrgico(7).
Outras vantagens desta técnica a serem destacadas são: fácil execução e rapidez. É possível a associação com outras cirurgias, como, por exemplo, a correção de blefaroptose e blefaroplastia.
Alguns autores realizaram um estudo comparando dois grupos: o primeiro foi submetido à blefaroplastia e ressecção do MM-C durante o mesmo ato cirúrgico e o segundo somente a ressecção do MM-C. Esses autores constataram menor elevação palpebral no primeiro grupo independente da quantidade de tecido ressecado. Uma das explicações possíveis para este resultado é a presença de edema importante após blefaroplastia, dificultando o avanço da aponeurose em direção à placa tarsal. Durante a blefaroplastia o sulco palpebral era refeito, unindo a aponeurose do MLPS ao músculo orbicular; a cicatrização desta sutura pode também ser responsável pela menor elevação da PS no grupo de pacientes que foram submetidos à blefaroplastia(8).
Glatt et al acreditam que a técnica da ressecção do MM-C poderia ser utilizada para correção da blefaroptose involucional, que é causada por uma deiscência ou enfraquecimento da aponeurose do MLPS, sendo realizado um encurtamento da lamela posterior e indiretamente ocorreria um avanço da aponeurose em direção à placa tarsal. Várias são as vantagens desta técnica quando comparada com técnicas que atuam na aponeurose do MLPS: maior rapidez, maior conforto para paciente, menor trauma cirúrgico e maior previsibilidade pós-operatoria(9). É possível avaliar o resultado cirúrgico logo nos primeiros dias, pois o edema é bem reduzido.
Seis pacientes deste estudo evoluíram com hipocorreção no pós-operatório, sendo que destes, um apresentava alteração anatômica da aponeurose do MLPS que foi constatado durante o procedimento cirúrgico. A aponeurose do MLPS apresentava-se fina e infiltrada por gordura. Alguns autores relacionam a fraca resposta ao teste da fenilefrina a uma fraca função do músculo de Müller, podendo ser causada por uma infiltração gordurosa (6).
CONCLUSÕES
A ressecção do MM-C é um procedimento útil quando realizada em pacientes bem selecionados, ou seja blefaroptose variando de 1,0 e 3,0mm e boa função do MLPS. A vantagem desta técnica, se comparada à descrita por Fasanella e Servat em 1961, é a preservação da placa tarsal. Outra vantagem é a possibilidade de fornecer um resultado bastante previsível quando comparada com os procedimentos que utilizam a aponeurose do MLPS.
REFERÊNCIAS
1. Fasanella RM, Servat J. Levator resection for minimal ptosis: another simplified operation. Arch Ophthalmol. 1961;65:493-6.
2. Putterman AM, Urist MJ. Muller muscle-conjunctiva resection. Technique for treatment of blepharoptosis. Arch Ophthalmol.1975;93(8):619-23.
3. Morax S, Doukhan A. [Conjunctiva Muller's muscle monobloc resection in the surgical treatment of minor ptosis]. J Fr Ophtalmol. 1986;9(6-7):455-60. Francese.
4. Morax S. Ptosis et complications. In: Adenis JP, Morax S. Pathologie orbito-palpébrale. Paris: Masson; 1998. p.227-60.
5. Weinstein GS, Buerger GF. Modifications of the Muller's muscle-conjunctival resection operation for blepharoptosis. Am J Ophthalmol. 1982;93(5):647-51.
6. Dresner SC. Further modifications of the Muller's muscle-conjunctival resection procedure for blepharoptosis. Ophthalmic Plast Reconstr Surg. 1991;7(2):114-22.
7. Putterman AM, Fett DR. Muller's muscle in the treatment of upper eyelid ptosis: a ten-year study. Ophthalmic Surg. 1986;17(6):354-60.
8. Brown MS, Putterman AM. The effect of upper blepharoplasty on eyelid position when performed concomitantly with Muller muscle-conjunctival resection. Ophthalmic Plast Reconstr Surg. 2000;16(2):94-100.
9. Glatt HJ, Putterman AM, Fett DR. Muller' muscle-conjunctival resection procedure in the treatment of ptosis in Horner's Syndrome. Ophthalmic Surg. 1990;21(2):93-6.
Endereço para correspondência
Tânia P. Nunes
Rua Cristiano Viana, 116 apto 32
São Paulo (SP) CEP 05411-000
E-mail: [email protected]
Recebido para publicação em 10.06.2003
Versão revisada recebida em 15.09.2004
Aprovação em 06.04.2005
Trabalho realizado no setor de Cirurgia Órbito-Palpebral da Fondation Ophtalmologique Adolphe de Rothschild. Paris (França).
How to cite this article: