

Eduardo Alonso Garcia1; Pedro Paulo Vivacqua Cunha Cintra
DOI: 10.1590/S0004-27492009000400011
RESUMO
OBJETIVO: Analisar as complicações da aplicação do laser de diodo para o tratamento da obstrução nasolacrimal adquirida. MÉTODOS: Foram realizados 44 procedimentos (dacriocistorrinostomia transcanalicular com laser de diodo com intubação bicanalicular de silicone sob anestesia local) entre fevereiro de 2002 a novembro de 2007 em 41 pacientes (3 bilateralmente), sendo 32 mulheres e 9 homens. RESULTADOS: As complicações mais frequentes no intraoperatório foram: dificuldade de passar a sonda de Crawford (13,6%) e passagem da fibra óptica dificultada (11,3%). No pós-operatório, a epífora foi a ocorrência mais frequente (15,9%), seguida pela retirada acidental do silastic (11,3%). CONCLUSÃO: Os índices de complicações intra e pós-operatórias se equivalem aos artigos publicados com a mesma técnica cirúrgica (e mesmo tipo de laser).
Descritores: Obstrução dos ductos lacrimais; Dacriocistorinostomia; Lasers semicondutores; Complicações pós-operatórias
ABSTRACT
PURPOSE: To evaluate the complications of the use of diode laser in the treatment of acquired nasolacrimal obstruction. METHODS: Forty four procedures (transcanalicular dacryocystorhinostomy with diode laser with bicanalicular silicone tube intubation and local anesthesia) where performed from February 2002 to November 2007 in 41 patients (3 bilaterally), 32 women and 9 men. RESULTS: The most common intraoperative complications were disability to pass the Crawford probe (13.6%) and the laser probe (11.3%). Regarding postoperative complications, epiphora was the event of higher frequency (15.9%) followed by the non-intentional silastic extrusion by the patient (11.3%). CONCLUSION: Intraoperative and postoperative complications rate were similar of others articles that demonstrated the same surgical technique (with same laser).
Keywords: Lacrimal duct obstruction; Dacryocystorhinostomy; Lasers, semiconductor; Postoperative complications
INTRODUÇÃO
A dacriocistorrinostomia (DCR) transcanalicular é um procedimento desenvolvido pelo aperfeiçoamento do laser e da fibra óptica (quartzo e teflon), permitindo sua introdução através dos canalículos até atingir a cavidade do saco lacrimal, intercomunicando-o para a cavidade nasal sem qualquer acesso cutâneo. O primeiro relato do uso de laser pela via transcanalicular ocorreu no ano de 1992(1-2).
O laser é uma luz colimada (paralela) e coerente (mesmo comprimento de onda) que pode ter uma aplicação contínua ou pulsátil e causa no local aplicado reflexão, transmissão, dispersão ou absorção. Sua energia é medida em watts e a densidade de energia é medida em watts/cm2 ou watts/tamanho do spot(1).
O resultado no tecido é denominado efeito fototérmico e varia segundo a intensidade de energia. Assim, entre 40 a 70ºC, causa desnaturação protéica; entre 70 a 85ºC coagulação; entre 85 a 100ºC vacuolização; 100 a 400ºC vaporização e acima de 400ºC causa carbonização(1).
Existem atualmente no mercado vários tipos de lasers disponíveis: KTP, YAG (532 nm), Ho-YAG (2140 nm), Nd-YAG (1064 nm), Er-YAG (2940 nm) e diodo (810 nm). Cada um deles com suas características quando atuam nos tecidos. O YAG e o CO2 apresentam pico de absorção próximo ao da água e o KTP e o diodo tem esse pico de absorção próximo da hemoglobina e melanina(1).
O objetivo deste estudo foi avaliar as complicações da aplicação do laser de diodo para o tratamento da obstrução nasolacrimal adquirida.
MÉTODOS
Foram realizadas 44 cirurgias no período de fevereiro de 2002 a novembro de 2007 no Hospital Ana Costa envolvendo 41 indivíduos. Trinta e dois pacientes femininos (3 operadas bilateralmente) e 9 masculinos e com idade variando de 10 a 89 anos (média de 47 anos). Todos os pacientes apresentavam sinais e sintomas de obstrução baixa das vias lacrimais, confirmados por dacriocistografia.
Dentre as etiologias, ressaltamos 2 casos de trauma e 2 casos de reoperação (primeiro procedimento realizado por via externa) os quais apresentaram maior fibrose e sangramento. Uma paciente tinha realizado rinoplastia estética (dificultando o acesso à área cirúrgica pelo fibroscópio). Os pacientes mais idosos apresentavam algum tipo de estenose dos pontos lacrimais e, às vezes, estenose da via lacrimal alta. Cerca de metade dos pacientes apresentavam sinais de rinite alérgica, o que dificultava o acesso e a visualização da luz guia do laser de diodo.
Com referência a alterações pré-operatórias, relatamos um caso de hipertensão arterial sistêmica e um caso de anemia e plaquetopenia, que apresentou um sangramento no intra e pós-operatório mais acentuado (após luxação do corneto médio) e necessitou de tamponamento posterior no final da cirurgia.
Nas intercorrências pós-operatórias, a manipulação do silastic teve maior prevalência: uma paciente exteriorizou quase todo o silastic, sendo necessário o uso de fibroscópio para localizar e posicionar dentro da cavidade nasal, outra paciente mobilizou o silastic para orofaringe e retirou através da cavidade oral. Outros 4 pacientes manipularam a cavidade nasal e acabaram retirando acidentalmente o silastic antes do período previsto (1 caso no 2º pós-operatório). Duas pacientes apresentaram alergia ao silicone e desenvolveram granuloma nasal que regrediu com a retirada da órtese e uso de corticóide nasal, outras 2 pacientes desenvolveram sinéquia nasal com obstrução parcial do óstio cirúrgico e 1 desenvolveu quadro de dacriocistite aguda com silastic posicionado (saco lacrimal extremamente dilatado no pré-operatório).
Os procedimentos foram realizadas com anestesia local e sedação com os mesmos cirurgiões (um oftalmologista e um otorrinolaringologista). O tempo cirúrgico médio foi de 25 minutos (12 a 38 minutos). A potência do laser variou de acordo com o sexo e idade, sendo a programação inicial (no modo contínuo) 6 watts para as mulheres e 8 watts para os homens.
O bloqueio anestésico foi realizado com xilocaína 2% com vasocontrictor (naso-ciliar, supra e infratroclear e infraorbital), colocação de cotonóide no meato médio (com xilocaína a 2% com nafazolina 0,5% e adrenalina 1:1000) e anestesia ocular tópica com colírio anestésico (tetracaína). Foi realizado dilatação dos pontos lacrimais superior e inferior e sondagem (com sonda de Bowman) até o saco lacrimal, comprovando-se a permeabilidade das vias altas para o acesso da fibra óptica. Introduziu-se um protetor para os canalículos (Jelco 20®) e passou-se a fibra óptica de 400 micra até atingir a porção inferior do saco lacrimal, junto à parede óssea nasal.
Através do laser guia de diodo vermelho para auxiliar a localização da osteotomia, observou-se através do endoscópio nasal a posição atrás da linha maxilar no meato médio. Acionou-se o laser (modo contínuo) até a completa passagem para a cavidade nasal, realizando-se uma abertura de aproximadamente 5 a 6 mm.
Realizou-se em todos os pacientes a intubação bicanalicular com silicone usando a sonda de Crawford através da osteotomia até a cavidade nasal. A intubação foi mantida por 30 dias.
O controle pós-operatório foi realizado com lavagem nasal com solução salina associada a vasoconstrictor e associações de antibióticos e corticóide de uso nasal por duas semanas.
RESULTADOS
Dentre as complicações intraoperatórias, ocorreram (em ordem decrescente) dificuldade de passar o silastic em 6 pacientes (13,6%), sondagem e passagem de fibra óptica dificultada por estenose de pontos lacrimais e via lacrimal alta (pré-operatória) em 5 pacientes (11,3%), dificuldade em posicionar a luz guia em 4 pacientes (9,0%), acesso estreitado do fibroscópio por patologia nasal prévia (ou alteração anatômica) em 3 pacientes (6,8%), em 3 pacientes houve necessidade de lateralização da concha média (6,8%), sangramento ocorreu em 3 pacientes (6,8%), dificuldade de localizar luz guia do laser em 3 pacientes (4,5%), dois pacientes necessitaram de turbinectomia média parcial (4,5%), necessidade de tamponamento anterior em 2 pacientes (4,5%) e tampão posterior em 1 paciente (2,2%).
No pós-operatório 7 pacientes apresentaram epífora (15,9%), retirada acidental do silastic em 5 (11,3%), falência do procedimento em 5 pacientes (11,3%), 3 casos de extrusão do silastic pelos pontos lacrimais (6,8%), refluxo à expressão em 3 pacientes (6,8%), sangramento nasal (ou orofaringe) em 2 pacientes (4,5%), sinéquia nasal em 2 casos (4,5%), 2 casos de granuloma nasal (4,5%) e 1 caso de dacriocistite com silastic posicionado (2,2%).
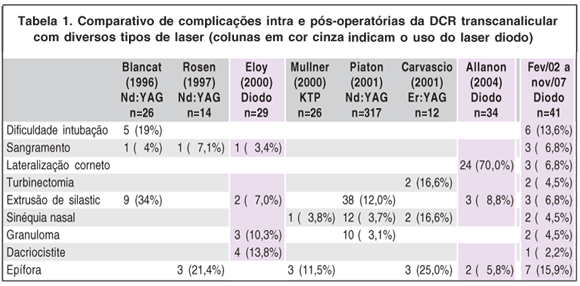
Na tabela 1 descrevemos as complicações intra e pós-operatórias da DCR transcanalicular com diversos tipos de laser relatados na literatura em comparativo com os nossos relatos (realizados no Hospital Ana Costa entre fev/2002 a nov/2007).
DISCUSSÃO
Em 2001, utilizando Nd:YAG e Ho:YAG, foram descritas as complicações nos procedimentos realizados em 317 pacientes: 13 estenoses tardias dos canalículos, 9 estenoses bicanaliculares, 9 osteítes, 12 sinusites, 3 celulites pré-septais, 8 linfan gites, 18 pacientes com atresia do ponto lacrimal pós-operatória, 6 com atresia dos dois pontos lacrimais, 10 casos com granuloma, 12 sinéquias nasais e 38 casos de extrusão de silastic sendo 22 reposicionados, 8 trocados e 8 retirados. No intra-operatório ainda relatam 6 casos de queimadura acidental dos canalículos e 2 de saco lacrimal(2).
Utilizando laser de diodo (com fibra de 600 micra) em 29 cirurgias houve 2 casos de estenose de canalículo, 1 fístula cutânea com canalículo comum, 1 canalículo superior cauterizado acidentalmente, 2 casos de extrusão de silastic, 3 granulomas ao redor do silastic e 4 dacriocistites com o silastic posicionado(3).
Em 14 pacientes submetidos ao Nd:YAG (com fibra de 600 micra) ocorreram 3 casos de epífora pós-operatória e 1 caso de sangramento intenso no momento de passar a sonda de Crawford, que necessitou de tamponamento anterior e interrupção do procedimento(4).
Outro relato com Nd:YAG e fibra de 800 micra também destaca como principais complicações a retirada acidental do silastic (34%) e a dificuldade de intubação (19%). Nas 26 cirurgias realizadas incluiu-se também 1 caso de hemorragia nasal, 1 estenose de ponto lacrimal e 2 casos de dor pós-operatória(5).
Utilizando um laser KTP de 532 nm e 10 W de potência, foram realizados 26 procedimentos sem sangramento ou infecção. Foi descrito 1 estenose osteo-mucosa e 3 casos de epífora pós-operatória (11,5%)(6).
Em 2001, 12 cirurgias com Er:YAG laser resultaram em 3 casos de epífora pós-operatória (25%), 2 turbinectomias parciais e 2 casos de sinéquia nasal(7).
Os resultados de 34 procedimentos com laser de diodo 810 nm (pulsado) e sonda de 600 micra incluíram: 2 casos de epífora pós-operatória (5,88%), 3 casos (8,82%) de extrusão do silastic (reposicionados), 2 estenoses de canalículos (5,88%) no pós-operatório (queimadura intraoperatória), 1 retirada acidental do silastic (2,94%) e 2 casos (5,88%) com dificuldade de localização da luz guia. Todas as cirurgias foram realizadas com anestesia local, tempo médio de 15 minutos, osteotomia de 10 mm e luxação do corneto médio em 70% dos procedimentos para facilitar o acesso. Todos os casos foram submetidos a intubação de silastic, porém a sonda de Crawford foi substituída pela de Ritleng para diminuir os transtornos no trajeto (lacerações da mucosa) evitando dor no intra e pós-operatório e sinéquias(8).
CONCLUSÕES
Nossos índices de complicações intra e pós-operatórias na DCR transcanalicular com laser de diodo se equivalem aos artigos publicados com a mesma técnica cirúrgica com uso do mesmo tipo de laser.
As principais vantagens desta técnica são a ausência de lesão das estruturas do canto medial, a melhor hemostasia intraoperatória, ausência de cicatriz, tempo reduzido de cirurgia sem necessidade de internação.
As desvantagens estão na maior possibilidade de lesão canalicular por iatrogenia e custo mais elevado.
REFERÊNCIAS
1. Cintra PPVC. Dacriocistorrinostomia endocanalicular com laser de diodo [tese]. Ribeirão Preto (SP): Universidade de São Paulo; 2006.
2. Piaton JM, Keller P, Limon S, Quenot S. [Holmium: YAG and neodymium: YAG laser assisted trans-canalicular dacryocystorhinostomy. Results f 317 first procedures]. J Fr Ophtalmol. 2001;24(3):253-64. French.
3. Eloy P, Trussart C, Jouzdani E, Collet S, Rombaux P, Bertránd B. Transcanalicular diode laser assisted dacryocystorhinostomy. Acta Otorhinolaryngol Belg. 2000;54(2):157-63.
4. Rosen N, Barak A, Rosner M. Transcanalicular laser-assisted dacryocistorhinostomy. Ophthalmic Surg Lasers. 1997;28(9):723-6.
5. Saint Blancat P, Risse JF, Klossek JM, Fontanel JP. [Dacryocystorhinostomy using Nd YAG laser by the intracanicular approach]. Rev Laryngol Otol Rhinol (Bord). 1996;11(5):373-6. French.
6. Muellner K, Bodner E, Mannor GE, Wolf G, Hofmann T, Luxenberger W. Endolacrimal laser assisted lacrimal surgery. Br J Ophthalmol. 2000;84(1): 16-8.
7. Caversaccio M, Frenz M, Schar P, Häusler R. Endonasal and transcanalicular Er:YAG laser dacryocistorhinostomy. Rhinology. 2001;39(1):28-32.
8. Alañón Fernandez FJ, Alañón Fernandez MA, Martinez Fernandez A, Cardenas Lara M. [Transcanalicular dacryocystorhinostomy technique using diode laser]. Arch Soc Esp Oftalmol. 2004;79(7):325-30. Spanish.
Endereço para correspondência:
Rua Minas Gerais, 77/91
Santos (SP) CEP 11055-101
E-mail: [email protected]
Recebido para publicação em 06.11.2008
Última versão recebida em 19.06.2009
Aprovação em 26.06.2009
Trabalho realizado no Hospital Ana Costa - Santos (SP) - Brasil.