Arq. Bras. Oftalmol. 2008; 71 (3): 10.1590/S0004-27492008000300020
Total: 1823
Fernando José Melo da Cunha1; Márcia Trovão Duarte Cavalcanti2; Ana Cecília de Souza Leão Escarião3; Tatiana Azevedo Arraes4; Wagner Lira5; Ronald Cavalcanti6
DOI: 10.1590/S0004-27492008000300020
RESUMO
OBJETIVO: Apresentar os resultados visuais em portadores de ceratocone após ceratoplastia penetrante autóloga ipsilateral rotacional (CPAIR) associada à ressecção de 0,5 mm de crescente corneana inferior. Métodos: Estudo prospectivo, longitudinal, tipo série de casos, analisando os resultados visuais de seis pacientes, com diagnóstico de ceratocone, submetidos a CPAIR por meio de duas trepanações, coincidentes superiormente e com diferença de 0,5 mm inferiormente. Após ressecção da cunha resultante das duas trepanações inferiores, o disco corneano foi rotado de 180º e suturado com 24 pontos diametralmente opostos. Os pacientes foram acompanhados por um período médio de 12,6 meses. RESULTADOS: Ao comparar os dados do 1º ano de pós-operatório aos do pré-operatório, observou-se melhora significante nas medianas de: AVL corrigida (p=0,04) e valor ceratométrico máximo (p=0,04). Para o equivalente esférico (p=0,25) e o astigmatismo topográfico (p=0,67), a melhora não foi significante. CONCLUSÃO: A CPAIR associada à ressecção de 0,5 mm na porção inferior corneana, no primeiro ano de pós-operatório, apresentou-se eficaz em melhorar a acuidade visual e o valor ceratométrico máximo topográfico. Este procedimento apresenta vantagens em eliminar a necessidade de tecido doador e a rejeição.
Descritores: Ceratocone; Ceratoplastia penetrante; Resultado de tratamento; Transplante autólogo; Acuidade visual
ABSTRACT
PURPOSE: To report the visual outcomes in keratoconus after ipsilateral rotating penetrating autokeratoplasty technique (IRPAK) associated with resection of 0.5 mm of inferior corneal crescent. METHODS: According to a prospective, longitudinal, series of cases, the authors analyzed visual results of six patients with keratoconus, who underwent an IRPAK, by two trepanations superiorly coincident and with a difference of 0.5 mm inferiorly. After resection of this corneal crescent, a 180º rotation of the corneal disc was performed, which was fixed with 24 sutures diametrically opposed. The patients were followed-up for a mean period of 12.6 months. RESULTS: Comparing the data of first postoperative year to those of the preoperative, there were significant improvements in the medians of: far visual acuity (p=0.04) and maximum keratometric value (p=0.04). For the refractive spherical equivalent (p=0.25) and topographic astigmatism (p=0.67), the improvement was not significant. CONCLUSION: IRPAK associated with resection of 0.5 mm of inferior corneal crescent, after the first postoperative year, was effective in improving visual acuity and topographic maximum keratometric value. This technique has the advantages of eliminating the difficulties of obtaining donor corneal tissue and to avoid graft rejection.
Keywords: Keratoconus; Keratoplasty, penetrating; Treatment outcome; Transplantation, autologous; Visual acuity
INTRODUÇÃO
O ceratocone, ectasia corneana progressiva de etiologia e patogênese indeterminadas(1), tem sido a indicação mais freqüente para ceratoplastia penetrante em centros de referência no mundo e no Brasil(2-3), incluindo a Fundação Altino Ventura na cidade de Recife - Pernambuco(3).
A doença inicia-se, geralmente, na segunda ou terceira década de vida, incapacitando indivíduos numa faixa etária economicamente ativa, devido à deficiência visual secundária à deformidade corneana(4). Apresenta grau de progressão variável, podendo evoluir para um astigmatismo irregular, passível de correção e permitindo boa acuidade visual com uso de óculos ou lente de contato rígida, ou evoluir para uma situação de adelgaçamento e protrusão avançados, inviabilizando a correção pelos recursos ópticos existentes. Nesses casos, está indicada a realização de transplante de córnea, o que ocorre em 10% a 20% dos pacientes(5-6).
A espera por um transplante em países em desenvolvimento é prolongada(6). Segundo os dados do Banco de Olhos do Recife, em dezembro de 2005, havia 1.649 inscritos na lista de espera para transplante de córnea, a serem atendidos num tempo médio de quatro a cinco anos(7).
Transplante rotacional autólogo tem sido descrito como uma boa alternativa no manejo de opacidades corneanas centrais, principalmente em países onde não se encontra disponibilidade de tecido corneano para doação. Apresenta ainda, a vantagem de não induzir rejeição, que é uma das principais causas de insucesso nos transplantes de córnea(8-9).
Na ausência de tratamento clínico eficaz para o ceratocone, associada à dificuldade de obtenção do tecido doador para transplante homólogo, um caso de ceratoplastia penetrante autóloga ipsilateral rotacional (CPAIR) com a ressecção corneana inferior foi relatado, com resultado visual satisfatório(6).
O objetivo do estudo foi apresentar os resultados de acuidade visual corrigida, dados refracionais e topográficos de portadores de ceratocone submetidos a ceratoplastia penetrante autóloga ipsilateral rotacional associada à ressecção de 0,5 mm de crescente corneana inferior, após seguimento médio de um ano.
MÉTODOS
Foi realizado estudo prospectivo, longitudinal, tipo série de casos, envolvendo seis pacientes, portadores de ceratocone, submetidos a CPAIR na Fundação Altino Ventura, no período de janeiro de 2003 a outubro de 2004.
Foram incluídos os pacientes com ceratocone, inscritos no Banco de Olhos, que apresentavam contra-indicação para o uso de lentes de contato, por alergia ocular, má adaptação ou condições sociais desfavoráveis. Esses pacientes apresentavam acuidade visual corrigida por uso de óculos pior ou igual que 20/200 (logMAR 1,0) ou corrigida por lente de contato rígida pior ou igual a 20/80 (logMAR 0,602).
Foram excluídos os pacientes com ceratocone do tipo globoso ou com cicatrizes estromais secundárias a hidrópsia corneana, assim como os portadores de glaucoma ou doenças do segmento posterior. Foram também excluídos pacientes com doença de base que pudesse comprometer o processo cicatricial e aqueles que haviam sido submetidos a cirurgias oculares prévias.
Os pacientes foram submetidos a exame oftalmológico composto por: aferição da acuidade visual com e sem correção, utilizando tabela de Snellen a seis metros de distância, refratometria, biomicroscopia, tonometria de aplanação, fundoscopia e ceratoscopia computadorizada, em Topógrafo Eye Sys® (versão 3.10).
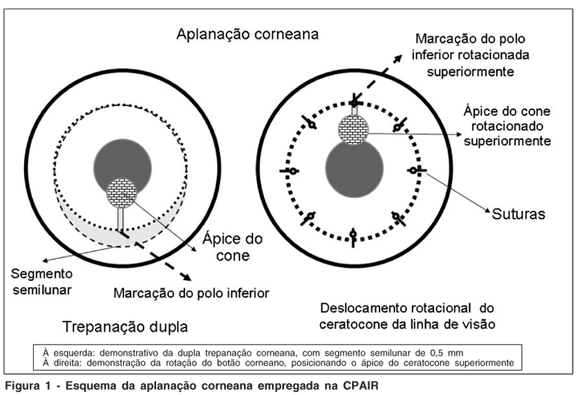
Nos pacientes com indicação de CPAIR, realizou-se o planejamento cirúrgico em lâmpada de fenda para determinar o diâmetro dos trépanos e localização da trepanação, guiada também pela topografia. Realizou-se trepanação centrada para o ceratocone mamilar e trepanação abrangendo a periferia superior, para ceratocone descentrado temporal inferior. Utilizaram-se dois trépanos de diâmetros diferentes: um de diâmetro capaz de abranger todo o ceratocone e a periferia corneana superior, e outro, capaz de poupar 0,5 mm do limbo inferior.
Após anestesia peribulbar, realizaram-se duas trepanações coincidentes superiormente e com diferença de 0,5 mm inferiormente, o que permitiu a ressecção de um segmento corneano, em forma de crescente, na região inferior mais próxima ao afinamento, com a finalidade de promover maior aplanação do disco corneano. Foi realizada rotação do disco corneano a 180º deslocando o ápice do cone para a região superior e a região mais espessa da córnea, para o eixo visual. O botão foi suturado utilizando fio mononylon 10.0 com 24 pontos diametralmente separados. Ao final da cirurgia, foi realizada ceratoscopia com disco de Plácido e substituição dos pontos frouxos ou apertados (Figura 1).
Foram prescritos, no pós-operatório, colírios de ofloxacino a 0,3% por um período de 21 dias e acetato de prednisolona a 1%, por seis semanas. Em ambulatório, no acompanhamento pós-operatório, procedeu-se ao exame oftalmológico composto por: aferição da acuidade visual, utilizando tabela de Snellen, biomicroscopia e tonometria de aplanação.
A partir do terceiro mês pós-operatório, foram realizadas refração e topografia, cujos resultados serviram de orientação para a remoção seletiva de suturas indutoras de astigmatismo. Os pacientes foram acompanhados por um período médio de 12,6 meses (variação de 12 a 14 meses).
Os resultados foram expressos por médias e medianas. O teste de Wilcoxon foi utilizado para análise de diferença entre medianas, ao nível de significância de 0,05.
O trabalho foi aprovado pelo Comitê de Ética da Fundação Altino Ventura e os pacientes foram incluídos no estudo após assinatura do Termo de Consentimento Livre Esclarecido.
RESULTADOS
Sete pacientes foram submetidos a CPAIR com ressecção de 0,5 mm de crescente corneana inferior. Um paciente foi excluído, após ter sofrido grave traumatismo contuso no olho operado, no vigésimo sexto dia pós-operatório. Não houve qualquer complicação per ou pós-operatória adicional ou aumento da pressão intra-ocular além de 20 mmHg.
Comparando-se os resultados obtidos no primeiro ano pós-operatório àqueles pré-operatórios, observou-se melhora nos parâmetros: acuidade visual corrigida (AVL), equivalente esférico refracional (EE), valor ceratométrico máximo simulado (Kmax) e astigmatismo topográfico (dK) (Tabela 1).
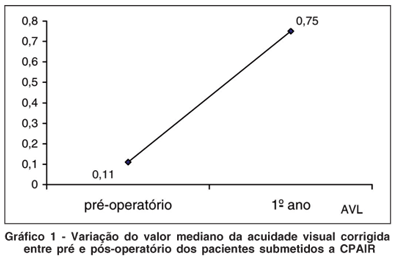
Todos os pacientes apresentaram, no primeiro ano pós-operatório, acuidade visual corrigida melhor ou igual a 20/40 (logMAR 0,301). Houve melhora significante da acuidade visual corrigida, variando o valor médio de aproximadamente 20/200 (logMAR 1,0), no pré-operatório, para aproximadamente 20/25 (logMAR 0,097), no primeiro ano pós-operatório (p<0,001) (Gráfico 1) (Tabela 2).
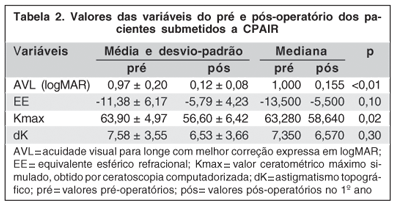
Observou-se redução significante do valor ceratométrico máximo médio (p=0,02), comparando os dados do primeiro ano pós-operatório aos do pré-operatório. Embora tenha havido redução do equivalente esférico (p=0,10) e do astigmatismo topográfico (p=0,30), estas não foram significantes (Tabela 2).
DISCUSSÃO
Na ausência de um tratamento clínico eficaz para o ceratocone, a realização do transplante de córnea com tecido homólogo tem sido o principal recurso terapêutico nos casos mais avançados(5). No entanto ainda é grande a dificuldade de obtenção do tecido doador(10-11).
A CPAIR tem sido realizada para o tratamento de opacidades corneanas centrais e de alguns casos de ceratocone, com resultados satisfatórios(6,12). Não representa um procedimento para substituir a ceratoplastia penetrante convencional, já que os resultados referentes à acuidade visual, grau de astigmatismo e refração são melhores quando utilizado tecido homólogo(8).
No presente estudo, pretendeu-se obter melhora da acuidade visual dos portadores de ceratocone por meio da associação da CPAIR com ressecção de 0,5 mm de crescente corneana inferior, que promove maior aplanação corneana que a CPAIR isolada(6)
.Observou-se melhora significante da acuidade visual corrigida no primeiro ano pós-operatório, com redução do equivalente esférico refracional (EE), do valor ceratométrico máximo (Kmax) e do astigmatismo topográfico médio (dk). Estes resultados imediatos podem ser atribuídos ao aplanamento da curvatura da córnea associado ao controle da tensão das suturas no transoperatório, guiado pelo ceratoscópio, na tentativa de minimizar um astigmatismo iatrogênico. No pós-operatório, outro fator que pode ter contribuído para esses resultados foi a remoção seletiva das suturas, guiada pela topografia computadorizada, buscando um equilíbrio de forças tensionais na córnea durante o processo cicatricial, mantendo o aplanamento por mais tempo.
Após ceratoplastia penetrante, a acuidade visual melhora em longo prazo, devido à melhora da transparência do enxerto(13), todavia o astigmatismo pós-operatório se torna estável, com menos de 1D de alteração entre exames sucessivos, dentro de seis meses após a remoção de todas as suturas(14). Como os resultados apresentados neste estudo correspondem aos observados no primeiro ano de avaliação pós-operatória e considerando a escassez de literatura concernente a transplantes rotacionais autólogos em ceratocone, será necessário o acompanhamento desses pacientes por maior período de tempo, durante e após a retirada completa das suturas.
O fato de a redução do EE e do dK não terem sido significantes, apesar de clinicamente importantes, pode ser atribuído ao pequeno tamanho da amostra.
Entre as vantagens do procedimento proposto estão: impossibilidade de rejeição do enxerto, havendo, portanto, menor duração do tratamento com corticóides no pós-operatório, e provável menor incidência de catarata e glaucoma cortisônico; menor perda celular endotelial(15); dispensa de tecido doador, eliminando o risco de transmissão de infecções sistêmicas por esta via(6); nos casos de insucesso do procedimento, não há impedimento à realização de ceratoplastia penetrante com tecido homólogo(6).
No entanto uma grande desvantagem se encontra nas limitações de sua indicação, não sendo possível a realização em casos de ceratocones avançados, que apresentem grandes opacidades corneanas.
Assim, a CPAIR com ressecção de 0,5 mm de crescente corneano inferior constitui uma boa alternativa para populações que apresentam um número insuficiente de doações de córnea e para os pacientes que não podem beneficiar-se de alternativas como os implantes estromais corneanos, por limitações financeiras.
CONCLUSÃO
A CPAIR associada à ressecção de 0,5 mm de crescente corneano inferior, no primeiro ano pós-operatório, apresentou-se com uma alternativa eficaz para melhorar a acuidade visual e os parâmetros topográficos em portadores de ceratocone.
REFERÊNCIAS
1. Bechrakis N, Blom ML, Stark WJ, Green WR. Recurrent Keratoconus. Cornea. 1994;13(1):73-7.
2. Victor G, Barth B, Signorelli Júnior A. Avaliação das indicações em ceratoplastia penetrante. Rev Bras Oftalmol. 2002;61(3):174-8.
3. Endriss D, Cunha F, Ribeiro MP, Toscano J. Ceratoplastias penetrantes realizadas na Fundação Altino Ventura: revisão dos resultados e complicações. Arq Bras Oftalmol. 2003;66(3):273-7.
4. Langenbucher A, Gusek-Schneider GC, Kus MM, Seitz B. [Topography-based calculation of Keratoconus dimensions]. Klin Monatsbl Augenheilkd. 1999;214(6):372-7. German.
5. Colin J, Velou S. Current surgical options for keratoconus. J Cataract Refract Surg. 2003;29(2):379-86.
6. Tanure MAG, Trindade FC. Ceratoplastia penetrante autóloga ipsilateral com rotação do disco corneano em casos de ceratocone - resultados iniciais. Rev Bras Oftalmol. 2001;60(10):719-29.
7. Pernambuco. Secretaria Estadual de Saúde. Central de transplantes. Lista única de Pernambuco. Pacientes ativos a espera de órgãos e tecidos no Estado, conforme tipo sanguíneo [Internet]. Recife: Secretaria de Estado da Saúde; s.d. [citado 2005 Dez 2]. Disponível em: http://www.fisepe.pe.gov.br/ctp/estatistica- lista htm.
8. Jonas JB, Rank RM, Budde WM. Autologous ipsilateral rotating penetrating keratoplasty. Am J Ophthalmol. 2001;131(4):427-30.
9. Melo Filho A, Palmeira FC, Machado MAC. Transplante autólogo de córnea. Relato de três casos. An Paul Med Cir. 2000;127(4):280-3.
10. Muraine M, Toubeau D, Menguy E, Brasseur G. Analysing the various obstacles to cornea postmortem procurement. Br J Ophthalmol. 2002;86(8): 864-8.
11. Carrey I, Hudel Y, Salame N, Queguigner F, Maux R, Delbosc B. [Procurement of corneas: analysis of inventory of hospital coordination. Prospective study at the Besançon Hospital University during the course of one year]. J Fr Ophthalmol. 2000;23(10):996-1000. French.
12. Verma N, Melengas S, Garap JA. Ipsilateral rotational autokeratoplasty for management of corneal opacities. Aust N Z J Ophthalmol. 1999;27(1):21-5.
13. Touzeau O, Allouch C, Borderie V, Bourcier T, Scheer S, Laroche L. Variations réfractives et topographiques à long terme des kératoplasties transfixiantes. J Fr Ophtalmol. 2003;26(5):465-9.
14. Mader TH, Yuan R, Lynn MJ, Stulting RD, Wilson LA, Waring GO 3rd. Changes in keratometric astigmatism after suture removal more than one year after penetrating keratoplasty. Ophthalmology. 1993;100(1):119-26; discussion 127. Comment in: Ophthalmology. 1993;100(6):797.
15. Bertelmann E, Hartmann C, Scherer M, Rieck P. Outcome of rotational keratoplasty: comparison of endothelial cell loss in autografts vs allografts. Arch Ophthalmol. 2004;122(10):1437-40.
Endereço para Correspondência:
Dr. Fernando J. M. Cunha.
Rua da Soledade, 170 - Recife (PE) CEP 50070-040
E-mail: [email protected]
Recebido para publicação em 12.03.2006
Última versão recebida em 06.12.2007
Aprovação em 14.01.2008
Trabalho realizado no Departamento de Córnea e Doenças Oculares da Fundação Altino Ventura - Recife (PE) - Brasil.
How to cite this article: