Arq. Bras. Oftalmol. 2007; 70 (1): 10.1590/S0004-27492007000100003
Total: 1996
Iara Debert1; Lucia Battistella Passos3; Patrícia Grativol Saraiva4; Vivian Onoda Tomikawa1; Mariza Polati1
DOI: 10.1590/S0004-27492007000100003
RESUMO
OBJETIVO: Avaliar a técnica de sutura ajustável per-operatória simplificada para a correção de desvio horizontal. MÉTODOS: Foram avaliados retrospectivamente os prontuários médicos de todos os pacientes que foram submetidos à cirurgia para correção de desvio horizontal utilizando a técnica de sutura ajustável per-operatória simplificada no setor de Motilidade Ocular Extrínseca do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo no período entre janeiro de 2001 e novembro de 2005. Por essa técnica, o ajuste foi calculado com base no reflexo luminoso na córnea, considerando a diferença entre a medida pré-operatória e sob plano anestésico profundo. RESULTADOS: Foram realizadas 153 cirurgias, sendo 73 (47,8%) casos de esotropia (ET) e 80 (52,2%) de exotropia (XT). Após a anestesia, houve alteração do desvio em 123 (80,4%) pacientes, sendo que destes, 69 (56,1%) eram esotropia que diminuíram, 51 (41,5%) eram exotropia que aumentaram e 3 (2,4%) eram exotropia que diminuíram. Foi realizado o ajuste per-operatório em 60 (39,2%) casos, sendo 30 (41,1%) casos de esotropia e 30 (37,5%) de exotropia. Os resultados pós-operatórios foram avaliados após seguimento mínimo de 180 dias, com taxa de sucesso (considerando ortotropia, sub ou supercorreção de até 10 dioptrias prismáticas) de 71,6%. CONCLUSÕES: A técnica de sutura ajustável per-operatória simplificada, que foi apresentada em 2003 em um estudo com 49 pacientes operados pelo mesmo cirurgião, mostrou-se eficiente nessa série maior de casos e realizada por diferentes cirurgiões. É proposta para pacientes que não colaboram para outras técnicas de ajuste, visando aumentar o sucesso cirúrgico.
Descritores: Estrabismo; Anestesia geral; Técnicas de sutura; Esotropia; Exotropia
ABSTRACT
PURPOSE: To evaluate the simplified intraoperative adjustable suture technique for horizontal strabismus surgery. METHODS: Data charts of all patients who underwent horizontal strabismus surgery by the simplified intraoperative adjustable suture technique at the Strabismus Department of the "Hospital das Clínicas" of the University of São Paulo in the period from January 2001 to November 2005 were evaluated retrospectively. Using this technique, the adjustment was calculated based on the corneal light reflection, having considered the difference between the measures in the awake state and with the anesthetized patient. RESULTS: One hundred fifty-three patients were operated on, 73 (47.8%) cases of esotropia (ET) and 80 (52.2%) of exotropia (XT). Under anesthesia, 123 (80.4%) patients had the eye position modified: 69 (56.1%) were less esotropic, 51 (41.5%) were more exotropic and 3 (2.4%) were less exotropic. Surgery was adjusted in 60 (39.2%) patients: 30 were esotropia and 30 were exotropia. Surgical success was defined as an eso- or exodeviation within 10 prism diopters, in a follow-up period of at least 180 days. The overall sucess rate was 71.6%. CONCLUSIONS: The simplified intraoperative adjustable suture technique, described in 2003 in a study performed on 49 patients operated on by the same surgeon, was shown to be efficient in this larger series of patients operated on by different surgeons. This technique should be considered in patients who do not cooperate in other adjustment techniques, aiming at improved success rates.
Keywords: Strabismus; Anesthesia, general; Suture techniques; Esotropia; Exotropia
INTRODUÇÃO
A técnica de suturas ajustáveis na cirurgia de estrabismo foi popularizada por Jampolsky em 1979, com o objetivo de aumentar a taxa de sucesso cirúrgico e reduzir o número de reoperações(1). Usando essa técnica, a taxa de reoperação diminuiu para aproximadamente 10%, inclusive nos casos mais difíceis, enquanto que na técnica tradicional a taxa é de 20%(2).
Para a realização das cirurgias ajustáveis, é utilizada a técnica de retrocesso muscular em "hang back" ou em rédea, que permite alterar a quantidade do retrocesso no per ou pós-operatório. Estudos experimentais em animais(3-4), que avaliaram a posição exata do músculo meses após a cirurgia, não mostraram diferença importante quanto ao posicionamento muscular nas duas técnicas (sutura em rédea e sutura escleral fixa). Alguns autores obtiveram sucesso cirúrgico semelhante com o uso das duas técnicas em pacientes com esotropia(5) e exotropia(6).
A técnica de sutura ajustável pode ser realizada de três formas:
- Em duas etapas, sendo o ajuste efetuado algumas horas após a cirurgia.
- Em uma única etapa, sob anestesia tópica, com a colaboração do paciente.
- Em uma única etapa, sob anestesia geral, com base nos reflexos luminosos corneanos.
A anestesia geral altera a posição dos olhos(7), sendo que na maioria dos casos, o ângulo do desvio aumenta nas exotropias e diminui nas esotropias. Apt e Isenberg em 1977 calcularam uma equação linear que relacionava a posição dos olhos sob anestesia geral com a posição pré-operatória(8). Nesse estudo, a medida do desvio foi realizada pelo método de Krimsky, trinta minutos após a anestesia. Pacientes que, em plano anestésico, apresentaram divergência normal (segundo essa equação), obtiveram taxa de sucesso cirúrgico maior do que aqueles com divergência anômala após a anestesia. Entretanto, Apt e Isenberg não alteraram o planejamento cirúrgico de acordo com a posição dos olhos sob anestesia geral, mesmo nos casos com divergência anômala.
A técnica acima foi modificada em 1985 por autores que verificaram que não era necessário aguardar trinta minutos após a anestesia e que o método de Hirschberg poderia ser utilizado, com resultados semelhantes aos obtidos com o método de Krimsky, descrito na técnica original. Além disso, alteraram o planejamento cirúrgico nos pacientes com divergência anômala após a anestesia, realizando modificação de 1 mm a mais ou a menos do que o programado em cada músculo operado(9).
A técnica de sutura ajustável per-operatória simplificada, descrita abaixo, foi apresentada em 2003. Foram realizadas 49 cirurgias, pelo mesmo cirurgião, obtendo 75,6% de sucesso pós-operatório(10).
Esse estudo tem como objetivo avaliar a técnica de sutura ajustável per-operatória simplificada em uma amostra maior de pacientes e realizada por diferentes cirurgiões.
MÉTODOS
Foram avaliados retrospectivamente os prontuários médicos de todos os pacientes que foram submetidos à cirurgia para correção de desvio horizontal utilizando a técnica de sutura ajustável per-operatória simplificada no setor de Motilidade Ocular Extrínseca do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo no período entre janeiro de 2001 e novembro de 2005.
Os métodos utilizados para a avaliação pré-operatória do desvio foram:
- Teste de prisma e cobertura alternado para longe e para perto em pacientes com acuidade visual suficiente para permitir boa fixação.
- Teste de Krimsky em pacientes amblíopes ou com ausência de fixação central ou ainda em crianças ou pacientes com deficiência mental que não colaboraram para o teste de prisma e cobertura alternado.
- Avaliação das versões e ducções.
- Medida do reflexo de luz sobre a córnea: com régua, em milímetros, a partir do limbo. Convencionou-se medir o reflexo a partir do lado temporal do limbo nas esotropias (ET) e do lado nasal nas exotropias (XT). O examinador posicionou-se em frente ao paciente, a uma distância de 2/3 de metro, com um foco de luz na direção da linha que une o dorso do seu nariz ao dorso do nariz do paciente. A medida no olho direito foi feita com o olho esquerdo do examinador aberto e o direito fechado. De modo análogo foi feita a medida no olho esquerdo, e depois com os dois olhos do examinador abertos.
Não foi indicada a técnica de sutura ajustável per-operatória simplificada para os seguintes casos: esotropia acomodativa, reoperações, estrabismos paralíticos, diferença entre o desvio para longe e para perto maior que 10 dioptrias prismáticas (DP), anisotropia, hipertropia, desvio vertical dissociado e assimetria do diâmetro corneano.
Os parâmetros avaliados nos prontuários foram idade, sexo, diagnóstico, tipo e valor do desvio para longe e perto, cirurgia indicada, medida dos reflexos de luz sobre a córnea antes e após a anestesia, necessidade de ajuste e resultado cirúrgico após seguimento mínimo de 180 dias.
Técnica de ajuste per-operatório simplificado
A avaliação do desvio é feita 15 minutos após o início da anestesia. Somente em plano anestésico profundo os olhos atingem a posição estável de repouso. Evita-se relaxantes musculares despolarizantes, como a succinilcolina, os quais podem provocar contração da musculatura extrínseca ocular.
Os focos cirúrgicos são desligados, o cirurgião posiciona-se atrás da cabeceira da mesa cirúrgica e um foco de luz é mantido a 1 metro do dorso do nariz do paciente. Os olhos do cirurgião ficam a 2/3 de metro dos olhos do paciente.
O cirurgião afasta manualmente as pálpebras para a medida do reflexo. O reflexo de luz na córnea do olho fixador deve coincidir com a medida realizada no pré-operatório, mesmo que para isso seja necessário mover lateralmente a cabeça do paciente. A cabeça é mantida nessa posição e mede-se o reflexo no olho desviado. Avalia-se a seguir a diferença entre a medida pré e per-operatória. Essa diferença é importante no cálculo do ajuste.
Duas situações podem ocorrer:
a) Não haver modificação do desvio em plano anestésico. Nessa situação, se o planejamento é para ortotropia, por exemplo, ao final da cirurgia, a medida do reflexo no olho anteriormente desviado deve estar na mesma distância do limbo que no olho fixador (Diagrama 1).
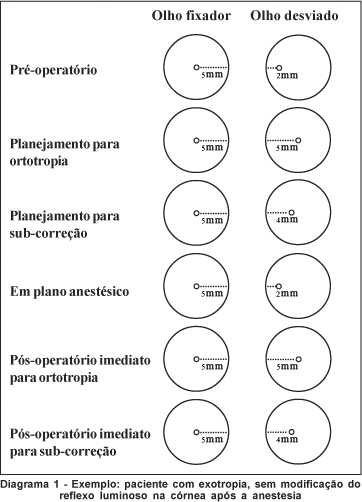
b) Haver modificação do desvio em plano anestésico. Nesse caso, deve ser considerada a diferença entre a medida do reflexo no olho desviado no pré e per-operatório. Ao final da cirurgia, se o planejamento é para ortotropia, o reflexo no olho anteriormente desviado deve estar na mesma distância do limbo que no olho fixador, acrescida da diferença encontrada nos casos de ET (Diagrama 2) e subtraída nos casos de XT (Diagrama 3).
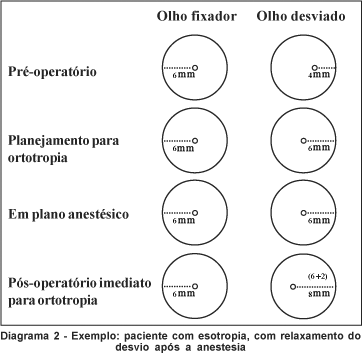
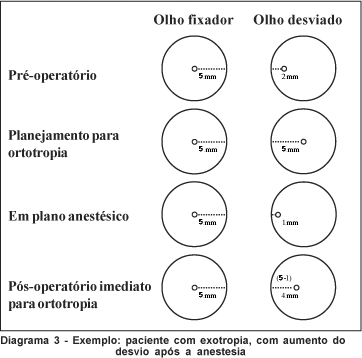
Após as medidas, efetua-se a prova das ducções forçadas passivas para avaliar eventuais limitações do movimento ocular no per-operatório.
A cirurgia sempre é feita conforme o planejamento inicial, que se baseia na medida do desvio pré-operatório. Efetua-se o ajuste per-operatório, quando é necessário, no músculo submetido a retrocesso e de acordo com o resultado final desejado (ortotropia, sub ou supercorreção).
Após realizar-se a cirurgia inicialmente proposta, é importante fazer o teste de equilíbrio de forças antes da medida do reflexo de luz na córnea e do ajuste. Esse teste, chamado por Jampolsky de "spring back balance test"(11), consiste em realizar rotações passivas repetidas para adução e abdução máximas. Tem como finalidade aliviar a tensão exercida sobre os músculos operados em decorrência da tração necessária para o adequado posicionamento do olho durante a cirurgia.
RESULTADOS
Foram realizadas 153 cirurgias utilizando-se a técnica de sutura ajustável per-operatória simplificada no período entre janeiro de 2001 e novembro de 2005. A idade dos pacientes variou entre 2 e 76 anos (média de 24,4 anos, com desvio padrão de 14,7 anos e mediana de 22 anos); 64 pacientes (41,8%) eram do sexo masculino e 89 (58,2%) do sexo feminino.
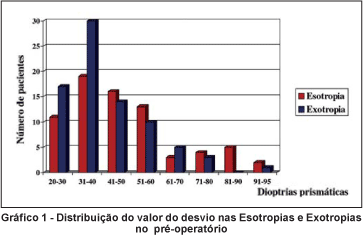
Dos 153 pacientes operados, 73 (47,8%) tinham ET e 80 (52,2%) tinham XT. As ET foram subdivididas em congênita (27,4%), infantil, ou seja, de aparecimento até 1 ano de idade (19,2%) e adquirida (53,4%). Dos pacientes com XT, 25 (31,2%) tinham diagnóstico de estrabismo sensorial (secundário à baixa visão, excluindo ambliopia). As causas de baixa acuidade visual estão representadas na tabela 1. A distribuição dos valores do desvio pré-operatório é mostrada no gráfico 1.

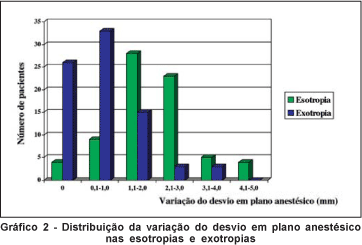
Após a anestesia, houve alteração do desvio em 123 (80,4%) pacientes: 69 (56,1%) eram ET que diminuíram, 51 (41,5%) eram XT que aumentaram e 3 (2,4%) eram XT que diminuíram. Nos 3 pacientes em que houve diminuição da XT, a variação do desvio foi de 1mm. Houve associação estatisticamente significante entre o tipo de desvio e sua variação após a anestesia, sendo mais evidente nas ET (p=0,005) (Tabela 2). O gráfico 2 mostra a distribuição da variação do desvio em plano anestésico.
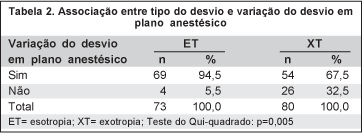
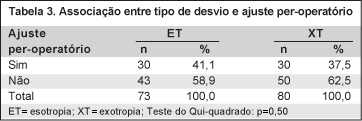
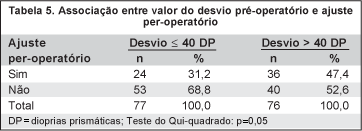
Foi realizado o ajuste per-operatório em 60 (39,2%) casos. Não houve associação estatisticamente significante nem entre o tipo de desvio e a necessidade de ajuste (p=0,50) (Tabela 3) e nem entre a presença de variação do desvio após a anestesia e a necessidade de ajuste (p=0,70) (Tabela 4). Por outro lado, houve associação estatisticamente significante entre o valor do desvio pré-operatório e a necessidade de ajuste, que foi mais freqüente nos desvios maiores (p=0,05) (Tabela 5).

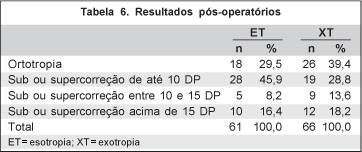
Os resultados pós-operatórios foram avaliados após período mínimo de 180 dias. Dos 153 pacientes operados, 26 (17%) perderam o seguimento ou foram examinados antes de 180 dias, sendo assim excluídos da análise pós-operatória. Obtivemos 44 (34,6%) casos de ortotropia, 47 (37,0%) com sub ou super correção até 10 DP, 14 (11,0%) com sub ou supercorreção entre 10 e 15 DP e 22 (17,3%) com sub ou supercorreção acima de 15 DP. Esses resultados, de acordo com o tipo do desvio, são mostrados na tabela 6.
DISCUSSÃO
A maioria dos pacientes (80,4%), quando em plano anestésico profundo adequado para a realização da cirurgia, apresentou modificação do desvio, maior ou menor que o medido no exame pré-operatório. Os autores que apresentaram a técnica pela primeira vez encontraram menor porcentagem de alteração do desvio (57,1%)(10). Entre os indivíduos do nosso estudo que apresentaram essa modificação, 56,1% eram portadores de ET que diminuiu, número semelhante ao encontrado por Polati et al. (60,7%).
Demonstrou-se que alguns pacientes com ET podem apresentar aumento do desvio sob anestesia geral em ambiente iluminado, o que foi descrito como "light motor reflex"(12). Na nossa amostra, não houve nenhum caso de aumento do valor da ET após a anestesia.
Foi necessário ajuste per-operatório em 39,2% dos casos, número inferior ao descrito por Polati et al. (51,0%), com resultado cirúrgico considerado de sucesso (ortotropia, sub ou supercorreção de até 10 DP) em 71,6% dos casos, semelhante ao descrito por Polati et al. (75,6%)(10).
Os autores que modificaram a técnica de Apt e Isenberg obtiveram sucesso cirúrgico em 71,4% dos casos(9). Em pesquisa de Caldeira, que utiliza essa técnica, verifica-se sucesso em 65,7% das XT(13) e em 65,0% das ET(14).
A técnica de Apt e Isenberg modificada não é utilizada em pacientes com ângulo Kappa significativo(9,14). Por outro lado, a técnica de sutura ajustável per-operatória simplificada permite que esses pacientes sejam incluídos, pois o reflexo luminoso na córnea é medido a partir do limbo.
As diversas técnicas de suturas ajustáveis têm sido propostas com o objetivo de melhorar os resultados nas cirurgias de estrabismo. Dentre elas, a cirurgia sob anestesia tópica é a que permite melhores resultados, além de proporcionar recuperação mais rápida e menor tempo de internação hospitalar(15). Entretanto, para o uso dessa técnica, só podem ser selecionadas pessoas que tenham boa colaboração, o que exclui crianças e adultos pouco cooperativos. A técnica em duas etapas, com o ajuste sendo efetuado algumas horas após a cirurgia, também exige boa colaboração do paciente, além do fato de estar relacionada à resposta vagal(16) e reflexo oculocardíaco(17), que podem ser desencadeados no momento do ajuste.
A técnica de sutura ajustável per-operatória simplificada é proposta para pacientes que não colaboram para outras técnicas de ajuste e para portadores de estrabismo sensorial, posto que nas outras técnicas a precisão do ajuste depende de boa fixação para a realização do teste de prisma e cobertura alternado.
CONCLUSÃO
A técnica de sutura ajustável per-operatória simplificada, que foi apresentada em 2003 em um estudo com 49 pacientes operados pelo mesmo cirurgião, mostrou-se eficiente nessa série maior de casos e realizada por diferentes cirurgiões.
REFERÊNCIAS
1. Jampolsky A. Current techniques of adjustable strabismus surgery. Am J Ophthalmol. 1979;88(3 Pt 1):406-18.
2. Wisnicki HJ, Repka MX, Guyton DL. Reoperation rate in adjustable strabismus surgery. J Pediatr Ophthalmol Strabismus. 1988;25(3):112-14.
3. Climenhaga HW, Pearce WG. Adjustable sutures: experimental assessment of final muscle position. Can J Ophthalmol. 1984;19(15):234-6.
4. Repka MX, Fishman PJ, Guyton DL. The site of reattachment of the extraocular muscle following hang back recession. J Pediatr Ophthalmol Strabismus. 1990;27(6):286-90.
5. Repka MX, Guyton DL. Comparison of hang-back medial rectus recession with conventional recession. Ophthalmology. 1988;95(6):782-7.
6. Capó H, Repka MX, Guyton DL. Hang back lateral rectus recessions for exotropia. J Pediatr Ophthalmol Strabismus. 1989;26(1):31-4.
7. Breinin GM. The position of rest during anesthesia and sleep: electromyographic observations. Arch Ophthalmol. 1957;57(3):323-6.
8. Apt L, Isenberg S. Eye position of strabismus patients under general anesthesia. Am J Ophthalmol. 1977;84(4):574-9.
9. Romano P, Gabriel L. Intraoperative adjustment of eye muscle surgery: correction based on eye position during general anestesia. Arch Ophthalmol. 1985;103(3):351-3.
10. Polati M, Gomi CF, Alves CAR, Verderosi SFM. Eficácia da técnica de sutura ajustável per-operatória simplificada para a correção de desvios horizontais: estudo prospectivo de 49 pacientes. Arq Bras Oftalmol. 2003;66(5):551-7.
11. Jampolsky A. Spring back balance test. In: Haik GM, Burke RN, Brown HW, Cogan DG, Henderson JW, Jampolsky A, Parks MM. Strabismus: Symposium of the New Orleans Academy of Opthalmology. St. Louis: CV Mosby; 1978. p.147.
12. Mitsui Y, Tamamura O, Bérard PV, Reydy R. Optomotor effect in esotropia under general anesthesia. In: Reinecke RD, editor. Strabismus II. Orlando: Grune & Stratton; 1984. p.429-38.
13. Caldeira JAF. Stage I intraoperative adjustment of eye muscle surgery for exodeviations based on eye position during general anesthesia: a prospective study of 35 patients. Binoc Vision & Strabismus. 1991;28(4):206-11.
14. Caldeira JAF. Intraoperative adjustment of eye muscle surgery for esotropia based on eye position during general anesthesia: a prospective study of 40 patients. Binoc Vision & Strabismus. 1994;9(1):23-30.
15. Karabas VL, Elibol O. One-stage vs. two-stage adjustable sutures for the correction of esotropia. Strabismus. 2004;12(1):27-34.
16. Eustis HS, Eiswirth CC, Smith DR. Vagal responses to adjustable sutures in strabismus correction. Am J Ophthalmol. 1992;114(3):307-10. Comment in: Am J Ophthalmol. 1993;115(1):124-6.
17. Vrabec MP, Preslan MW, Kushner BJ. Oculocardiac reflex during manipulation of adjustable sutures after strabismus surgery. Am J Ophthalmol 1987; 104(1):61-3.
Endereço para correspondência:
Iara Debert
Alameda Casa Branca, 1080 - Apto. 81
São Paulo (SP) CEP 01408-000
E-mail: [email protected]
Recebido para publicação em 25.06.2006
Aprovação em 13.09.2006
Trabalho realizado no Setor de Motilidade Ocular Extrínseca, Disciplina de Oftalmologia, Departamento de Oftalmologia e Otorrinolaringologia, Faculdade de Medicina da Universidade de São Paulo - USP - São Paulo (SP) - Brasil.
How to cite this article: