

Ana Célia Baptista1; Edson Marchiori3; Edson Boasquevisque5; Carlos Eduardo Lassance Cabral6; Mário Bonfim4
DOI: 10.1590/S0004-27492003000500009
RESUMO
OBJETIVO: Correlacionar as complicações oftálmicas, presentes em pacientes portadores de tumores malignos extra-orbitários, com o sítio de origem e diagnóstico histopatológico destas neoplasias, por meio de tomografia computadorizada. MÉTODOS: Foram estudados retrospectivamente, por tomografia computadorizada, 29 pacientes com neoplasias malignas extra-orbitárias, sem qualquer tratamento prévio do tumor, e evidência clínico-radiológica de comprometimento orbitário associado. RESULTADOS: Houve predomínio do carcinoma epidermóide (28%), seguido pelo carcinoma basocelular (14%). As complicações oftálmicas mais comumente observadas foram proptose (38%), epífora (24%) e dor ocular (24%). Redução da acuidade visual foi referida em 14 % dos casos. Os sítios de origem mais comuns das neoplasias foram o seio maxilar (28%), o seio etmoidal (17%) e a pele e subcutâneo da face (17%). Proptose ocular foi causada predominantemente por tumores não carcinomatosos e tumores originados no seio etmoidal, ao passo que epífora ocorreu preferencialmente nos casos de tumores carcinomatosos e de neoplasias do seio maxilar. Redução da motilidade ocular, irritação ocular e secreção no olho foram as complicações oftálmicas mais freqüentes em pacientes com tumores dos anexos oculares, ao passo que dor ocular foi a complicação oftálmica dominante nos pacientes com neoplasias originadas na pele e subcutâneo da face. CONCLUSÕES: Os autores sugerem que, diante de paciente com epífora e massa maxilo-nasal, carcinoma do seio maxilar deve ser considerado primariamente no diagnóstico diferencial da lesão. Da mesma forma, tumores não carcinomatosos, como sarcomas e linfomas, devem ser considerados, sobretudo no diagnóstico de pacientes com proptose e massa naso-etmoidal.
Descritores: Neoplasias; Oftalmopatias; Tomografia computadorizada
ABSTRACT
OBJECTIVE: To correlate the ophthalmic complications in patients with extra-orbital malignant tumors with the site of origin and histopathologic diagnosis of the tumors by computed tomography. METHODS: Twenty-nine patients diagnosed to have extra-orbital malignant neoplasms, with clinical and radiological evidence of orbital involvement, were studied by computed tomography. No patient had previous treatment of the tumor. RESULTS: Squamous cell carcinoma was the most common neoplasm (28%), followed by basal cell carcinoma (14%). The most frequent ophthalmic complications were proptosis (38%), epiphora (24%) and ocular pain (24%). Decreased visual acuity was noticed in 14% of the cases. The most common sites of origin of the tumors were the maxillary sinus (28%), ethmoidal sinus (17%) and skin and subcutaneous tissue of the face (17%). Ocular proptosis was mainly caused by non-carcinomatous and ethmoidal sinus tumors. Epiphora was more often noticed in carcinomas and maxillary sinus tumors. Decreased ocular motility, visual disturbance and ocular secretion were the commonest ophthalmic complications in patients with ocular anexial tumors. On the other hand, ocular pain was the most frequent feature in patients with soft tissue tumors of the face. CONCLUSION: The authors suggest that, in patients with epiphora and nasomaxillary mass, carcinoma of the maxillary sinus should be considered as the first diagnosis. Non-carcinomatous tumors, like sarcomas and lymphomas, should mainly be considered in patients with proptosis and nasoethmoidal mass.
Keywords: Neoplasms; Eye diseases; Computed tomography
INTRODUÇÃO
Tumores malignos que se originam nas cavidades sinonasais - sobretudo carcinomas epidermóides do seio maxilar - nas partes moles da face e na nasofaringe podem se estender à órbita diretamente, através das paredes ósseas orbitárias, da região orbitária anterior, dos forames e fissuras orbitárias, e, menos comumente, através do ducto nasolacrimal(1-2). Várias complicações oftálmicas, como proptose, epífora e diplopia, podem estar presentes no momento do diagnóstico, sinalizando o comprometimento orbitário associado(3-4). O diagnóstico tardio da doença e a negligência do paciente em relação à lesão parecem contribuir para a invasão orbitária contígua, o que confere prognóstico ominoso a estes pacientes(1,3-4).
A tomografia computadorizada (TC) e a ressonância magnética (RM) são os métodos de imagem de escolha para a avaliação da extensão loco-regional destas neoplasias(3,5-6). Na literatura consultada, há poucos relatos sobre os sinais e sintomas oftálmicos apresentados por pacientes com tumores malignos extra-orbitários, em geral originados nas cavidades sinonasais.
Neste trabalho, analisamos retrospectivamente as complicações óculo-orbitárias de 29 pacientes com tumores malignos extra-orbitários, sem tratamento prévio da neoplasia e com evidência de extensão orbitária à tomografia computadorizada no momento do diagnóstico, correlacionando estes dados com a histopatologia e o sítio de origem dos tumores.
MÉTODOS
Foram revistos os exames tomográficos e os prontuários médicos de 29 pacientes com neoplasias malignas extra-orbitárias, que apresentavam complicações oftálmicas e evidência radiológica de comprometimento orbitário tumoral, sem qualquer tratamento prévio da neoplasia. Todas as TCs foram realizadas no Serviço de Radiologia do Hospital de Câncer, Rio de Janeiro, no período de janeiro de 1997 a novembro de 1998. As TCs foram obtidas em um dos tomógrafos computadorizados disponíveis no serviço (Elscint Elect 2.400 e Elscint Twin), com aquisições seqüenciais no plano axial e no plano coronal, usando espessura de corte de 2.5-5.0 mm e incremento entre os cortes de 2.0-5.0 mm. A rotina de exame constou da fase pré-contraste no plano axial e fases pós-contraste venoso nos planos axial e coronal, usando-se 1-2 ml/kg de peso corporal.
A série constou de 15 homens e 14 mulheres, tendo sido 19 brancos, 8 pardos, 1 negro e 1 albino. A faixa etária foi compreendida entre 2 a 91 anos (média de 54 anos), com predomínio na 6a. década (8 pacientes). Sete pacientes eram tabagistas, 2 etilistas, 2 relataram história de câncer na família e 1 era portador da síndrome de imunodeficiência adquirida.
O local de origem do tumor foi determinado, levando-se em consideração o epicentro da lesão (estrutura anatômica onde a massa alcançava seus maiores eixos na TC), o diagnóstico histopatológico, os padrões conhecidos de disseminação da doença, e os sinais e sintomas do paciente. De acordo com o local de origem, as neoplasias foram classificadas em 3 grupos: grupo 1 (G1), o grupo de tumores com origem nas cavidades sinonasais; grupo 2 (G2), o grupo de tumores com origem nos anexos oculares; e, por fim, grupo 3 (G3), o grupo de tumores com origem na pele e subcutâneo da face, excluindo-se as pálpebras. Quando não se pôde definir em que pálpebra o tumor se originou (superior ou inferior), a neoplasia foi considerada com origem em ambas as pálpebras.
Os sítios de origem das neoplasias, os diagnósticos histopatológicos e as complicações oftálmicas apresentadas pelos pacientes foram então correlacionados.
RESULTADOS
Dos 29 tumores malignos extra-orbitários com complicações oftálmicas (tabela 1), houve predomínio do carcinoma epidermóide (8 casos; 28%) (figura 1), seguido pelo carcinoma basocelular (4 casos; 14%). Linfomas não-Hodgkin, rabdomiossarcomas e carcinomas pouco diferenciados representaram 3 casos cada (10% cada) (figura 2). Os subtipos histológicos dos carcinomas pouco diferenciados e outros sarcomas não puderam ser estabelecidos. As cavidades sinonasais (grupo 1) foram o sítio de origem dos tumores na maioria dos casos (59%), mais comumente o seio maxilar (figura 3), seguidas pelos anexos oculares (grupo 2) em 24% dos casos. Cinco tumores tiveram origem na pele e subcutâneo da face (figura 4).
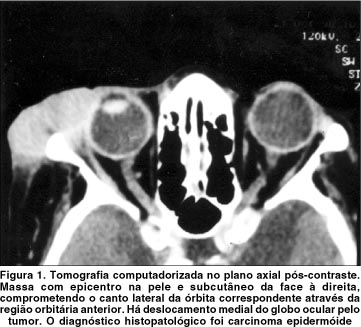
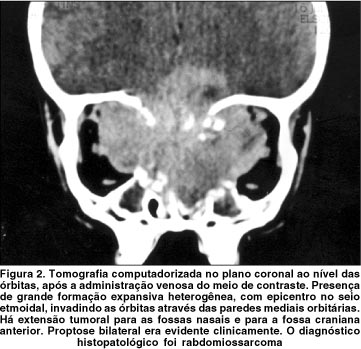
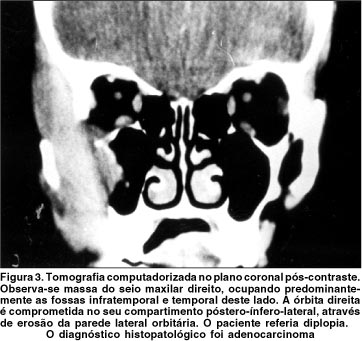
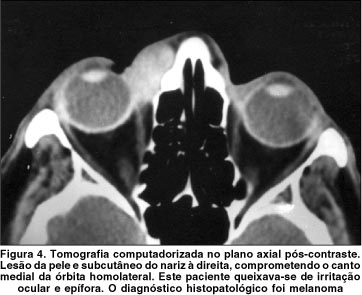
Considerando as diversas complicações oftálmicas causadas pelos 29 tumores estudados (tabela 2), proptose foi a mais freqüente, presente em 11 casos (38%), seguida por epífora (24%) e dor ocular (24%). Redução da acuidade visual e da motilidade ocular ocorreram em 4 casos cada (14%). Proptose foi causada predominantemente por tumores não-carcinomatosos (5 sarcomas e 4 linfomas), enquanto que epífora ocorreu preferencialmente com carcinomas. Entre os tipos histológicos de menor freqüência desta amostra, o linfoma de Burkitt foi a neoplasia associada ao maior número de complicações oftálmicas.
A tabela 3 mostra o número de complicações oftálmicas, de acordo com o sítio de origem dos 29 tumores malignos extra-orbitários. Proptose foi predominantemente causada por tumores originados no seio etmoidal, enquanto que epífora foi observada, sobretudo em neoplasias do seio maxilar. Tumores originados em ambas as pálpebras causaram maior número de complicações oftálmicas do que tumores originados em outras regiões (média de 3 alterações por paciente), seguidos por tumores do seio etmoidal (média de 2,2 alterações por paciente). Turvação visual e diplopia foram observados somente em pacientes com tumores das cavidades sinonasais.
DISCUSSÃO
O comprometimento orbitário por massas de origem extra-orbitária é mais característico dos tumores malignos. Dentre estes, podem ser citados os carcinomas sinonasais, carcinomas de pele e pálpebras, linfomas e carcinomas nasofaríngeos(1-2). A tomografia computadorizada e a ressonância magnética têm exercido papel fundamental no diagnóstico, estadiamento e avaliação pré e pós-cirúrgica de massas para-orbitárias, definindo a extensão anatômica da lesão e a integridade das estruturas adjacentes(3,5-7).
O acometimento orbitário secundário a partir de neoplasias originadas nos seios paranasais é freqüente(3,5,8), estimado em 47% a 75% dos casos(3,9-10). Alterações oftálmicas, como proptose, epífora, diplopia e redução da acuidade visual são comuns, ocorrendo em cerca de 9% a 25% dos casos, segundo vários estudos(3,10-13). Enoftalmia esteve presente em 3 casos na série de Dubois(11). Por vezes, a alteração oftálmica pode ser o sintoma inicial do paciente(11-12,14).
O carcinoma epidermóide corresponde ao tumor mais comum das cavidades sinonasais(3,7-9,15) e o antro maxilar é o local de desenvolvimento destes carcinomas em aproximadamente 80% dos casos(3,9,16). Sinais e sintomas relacionados aos carcinomas sinonasais que invadiram a órbita compreendem proptose, diplopia, dor ocular, epífora, redução da acuidade visual e da motilidade ocular, entre outros(9-10). Segundo Henderson o sinal clínico mais característico de invasão orbitária pelo carcinoma epidermóide e outras neoplasias epiteliais é o deslocamento superior do globo ocular homolateral(17). Esta posição alterada do olho pode ser a única manifestação inicial da doença maligna.
Complicações oftálmicas em 34 pacientes com tumores malignos das cavidades sinonasais foram analisadas no trabalho de Hayasaka et al. Os carcinomas epidermóides, todos originados no seio maxilar, representaram a grande maioria dos casos. Proptose e epífora foram as complicações oftálmicas mais freqüentes, seguidas por deslocamento superior do globo ocular, diplopia e distúrbio de motilidade ocular. Neoplasias da cavidade nasal foram associadas predominantemente a edema de pálpebra e à proptose(4).
Carcinomas adenóides císticos representam a maior parte dos tumores das glândulas salivares menores(18). Os sinais e sintomas relacionados ao comprometimento da órbita por estes tumores sinonasais são semelhantes aos causados pelos carcinomas epidermóides, como deslocamento superior ou súpero-lateral do globo ocular, diplopia, epífora e dor na distribuição do ramo infra-orbitário do nervo trigeminal(17). Dor ocular, epífora e redução da acuidade visual foram relatados em um paciente com carcinoma adenóide cístico do antro maxilar que invadia a órbita(9). As manifestações clínicas de outros tumores das glândulas salivares menores, como o adenocarcinoma, também são semelhantes às observadas nos casos de carcinomas epidermóides ou adenóides císticos(17). Proptose e diplopia foram relatados em 4 casos de adenocarcinoma na série de Johnson et al.(9). O carcinoma mucoepidermóide do antro maxilar é muito raro e pode causar a síndrome do ápice orbitário, caracterizada por oftalmoplegia, proptose e sinais de comprometimento do nervo óptico(19).
O linfoma não-Hodgkin extra-linfonodal da região da cabeça e pescoço compromete com maior freqüência o trato sinonasal(20). Linfomas que se originam nas cavidades sinonasais são quase exclusivamente linfomas não-Hodgkin(3,15,21-22) e, na presença de extensão tumoral para a órbita, sintomas oftálmicos podem ocorrer(22). O linfoma de Burkitt representa um tipo de linfoma não-Hodgkin, predominante em crianças(15,18). Em geral, a órbita é comprometida secundariamente por este linfoma quando o tumor se estende a partir da maxila. A invasão orbitária promove quemose progressiva e edema da pálpebra, com subseqüente proptose(17).
Aproximadamente 80% de todos os sarcomas de partes moles são rabdomiossarcomas(15), e as cavidades sinonasais podem ser o local de origem destes tumores(21,23). O comprometimento orbitário secundário pode estar associado à proptose e redução da acuidade visual(15,18). Outros sarcomas, como o fibrossarcoma(9), o osteossarcoma(17) e o condrossarcoma(9), também podem cursar com complicações oftálmicas.
No presente trabalho, proptose, epífora e dor ocular foram as complicações oftálmicas mais comuns entre os tumores sinonasais, predominando o carcinoma epidermóide, o rabdomiossarcoma e o carcinoma pouco diferenciado. O seio maxilar foi o sítio de origem mais comum do carcinoma epidermóide e o seio etmoidal foi o local de origem mais freqüente do rabdomiossarcoma. Proptose ocorreu predominantemente em tumores do seio etmoidal, enquanto que epífora foi mais comum em tumores do seio maxilar. Neoplasias da fossa nasal estiveram associadas mais freqüentemente com proptose.
Neoplasias peri-orbitárias anteriores que se originam na pele, como o carcinoma basocelular, carcinoma epidermóide, carcinoma sebáceo, melanoma, linfomas e sarcomas podem invadir a órbita através da região orbitária anterior(1,5). As pálpebras, em seguida às cavidades sinonasais, são os sítios de origem mais comuns das neoplasias malignas que invadem a órbita e requerem exenteração orbitária(24).
O carcinoma basocelular é a neoplasia mais freqüente das pálpebras(17,25-27) e corresponde à cerca de 90% de todos os tumores malignos perioculares(26,28). A pálpebra inferior é o local de predileção da neoplasia(26,28). Proptose, dor e reação inflamatória intensa não são comuns. Progressão da doença leva à perda de função e fixação das pálpebras e do globo ocular, por comprometimento tumoral das musculaturas palpebral e extrínseca ocular(17).
O carcinoma epidermóide da pálpebra é muito menos comum que o carcinoma basocelular, representando menos que 5% de todas as neoplasias malignas da região(26-27). Contudo, a relativa maior freqüência de invasão orbitária pelo carcinoma epidermóide denota o curso mais desfavorável da doença(17,25,27,29). Estrabismo pode ser um sinal indicativo de acometimento orbitário associado(29). Deslocamento superior do globo ocular, pela presença de tumor no quadrante inferior orbitário e epífora, devido à invasão do saco lacrimal, podem ocorrer. Restrição da motilidade ocular é notada em estágio avançado de doença e indica comprometimento neoplásico da musculatura extrínseca ocular(17).
O carcinoma sebáceo é um tumor de pele incomum, cujo local de predileção é a pálpebra. Representa menos de 5% dos tumores malignos epiteliais palpebrais(30-31). Há comprometimento preferencial da pálpebra superior em relação à inferior(17,31-32), o que possivelmente se deve à presença de um maior número de glândulas meibomianas na pálpebra superior(30-31). A invasão da neoplasia na órbita pode causar deslocamento do globo ocular na direção oposta do tumor, mas proptose não é comum(17).
A descrição na literatura de melanomas orbitários secundários é pequena. Os sinais e sintomas são inespecíficos e qualquer quadrante orbitário pode ser comprometido. A extensão do tumor para a órbita pode promover deslocamento do globo ocular na direção oposta ao sítio de origem do tumor(17).
A pálpebra e a conjuntiva são locais freqüentes de comprometimento linfomatoso(33). Os linfomas malignos originados nestas regiões e na pele da face podem se estender à órbita(1,17), porém os achados da literatura são escassos para esta forma secundária de tumor orbitário.
Tumores malignos da conjuntiva podem invadir a órbita secundariamente. Os carcinomas epidermóides são os tumores malignos mais comuns desta membrana(25,34), apresentando, em geral, crescimento lento. Massa conjuntival e proptose têm sido descritas(34).
O comprometimento orbitário pelo carcinoma da nasofaringe é incomum(35). Proptose foi descrita em 5% dos pacientes(36). Proptose, ptose palpebral e diplopia foram descritas na casuística de Fearon et al.(37) em 25 crianças portadoras de tumores nasofaríngeos malignos, consistindo, sobretudo de rabdomiossarcomas, linfoepiteliomas e linfomas desta região.
Neste trabalho, redução da motilidade ocular, irritação ocular e secreção mucosa no olho foram as complicações oftálmicas mais comuns entre os tumores dos anexos oculares, tendo sido o carcinoma basocelular o tumor mais freqüente, apresentando diferentes sítios de origem. Pacientes com neoplasias originadas em ambas as pálpebras apresentaram o maior número de complicações oftálmicas deste grupo, o que poderia ser justificado pelo estágio mais avançado de doença nestes casos de acometimento bipalpebral. Dor ocular foi a complicação oftálmica mais comum nos pacientes com tumores originados na pele e subcutâneo da face, tendo sido o carcinoma epidermóide a neoplasia mais freqüente neste grupo.
Nosso estudo apresentou algumas limitações. Primeiramente, não foram estabelecidos os subtipos histológicos de cinco tumores da amostra, todos originados nas cavidades sinonasais. Também, o pequeno número de neoplasias originadas nos anexos oculares e na pele e subcutâneo da face prejudicou uma avaliação mais conclusiva dos dados. Por fim, é possível que tenha havido uma subestimação do número de complicações oftálmicas relatadas, haja vista a análise retrospectiva da série.
De uma maneira geral, tumores malignos da região da cabeça e pescoço continuam a ser diagnosticados em estágio tardio de doença e extensão orbitária da neoplasia implica em mau prognóstico destes pacientes. A TC é um importante método de imagem para o estadiamento destas lesões e contribui para a determinação do sítio de origem tumoral. Em conclusão, os autores sugerem que, diante de um paciente com epífora e massa maxilo-nasal, carcinoma do seio maxilar deve ser considerado primariamente no diagnóstico diferencial da lesão. Da mesma forma, tumores não-carcinomatosos, como sarcomas e linfomas, devem ser considerados, sobretudo em pacientes com proptose e massa naso-etmoidal.
REFERÊNCIAS
1. Hesselink JR, Weber AL. Pathways of orbital extension of extraorbital neoplasms. J Comput Assist Tomogr 1982;6:593-7.
2. Kieffer SA. Orbit. In: Newton TH, Potts DG, editors. Radiology of the skull and brain. St Louis: Mosby Year Book; 1974. p.463-86.
3. Weber AL, Stanton AC. Malignant tumors of the paranasal sinuses: radiologic, clinical and histopathologic evaluation of 200 cases. Head Neck Surg 1984;6:761-76.
4. Hayasaka S, Sekimoto M, Shibasaki H, Setogawa T, Wakutani T. Ophthalmic complications in patients with malignant tumors of the nose and paranasal sinuses. Ann Ophthalmol 1992;24:429-33.
5. Wilbur AC, Dobben GD, Linder B. Paraorbital tumors and tumor-like conditions: role of CT and MRI. Radiol Clin North Am 1987;25:631-46.
6. Eisen MD, Yousem DM, Loevner LA, Thaler ER, Bilker WB, Goldberg AN. Preoperative imaging to predict orbital invasion by tumor. Head Neck 2000; 22:456-62.
7. Curtin HD, Rabinov JD. Extension to the orbit from paraorbital disease. The sinuses. Radiol Clin North Am 1998;36:1201-13, xi.
8. Sanchez R, Weber AL, Alexander A, Sweriduk S, Vici G. Paraorbital lesions. Eur J Radiol 1996;22:53-67.
9. Johnson LN, Krohel GB, Yeon EB, Parnes SM. Sinus tumors invading the orbit. Ophthalmology 1984;91:209-17.
10. Gullane PJ, Conley J. Carcinoma of the maxillary sinus. A correlation of the clinical course with orbital involvement, pterygoid erosion or pterygopalatine invasion and cervical metastases. J Otolaryngol 1983;12:141-5.
11. Dubois PJ, Schultz JC, Perrin RL, Dastur KJ. Tomography in expansile lesions of the nasal and paranasal sinuses. Radiology 1977;125:149-58.
12. Parsons JT, Mendenhall WM, Mancuso AA, Cassisi NJ, Million RR. Malignant tumors of the nasal cavity and ethmoid and sphenoid sinuses. Int J Radiat Oncol Biol Phys 1988;14:11-22.
13. Bush SE, Bagshaw MA. Carcinoma of the paranasal sinuses. Cancer 1982; 50:154-8.
14. Harrison DFN. Tumors of the nose and sinuses. In: Ballantyne J, Groves J, Browns S, editors. Diseases of the ear, nose and throat. 4ª ed. Boston: Butterworth; 1979. p.357-84.
15. Som PM, Brandwein M. Sinonasal cavities: Inflamatory diseases, tumors, fractures and postoperative findings. Section Two: tumors and tumorlike conditions. In: Som PM, Curtin HD, editors. Head and neck imaging. St Louis: Mosby Year Book; 1996. p.185-262.
16. Shields JA, Bakewell B, Augsburger JJ, Flanagan JC. Classification and incidence of space-occupying lesions of the orbit. Arch Ophthalmol 1984; 102:1606-11.
17. Henderson. Orbital tumors. Philadelphia: WB Saunders; 1973. p.444-73.
18. Barnes L, Verbin RS, Gnepp DR. Diseases of the nose, paranasal sinuses and nasopharynx. In: Barnes L, editor. Surgical pathology of the head and neck. New York: Marcel Dekker; 1985. p.403-51.
19. Gore HL, Corin SM, Klussmann KG, Doshi HM. Mucoepidermoid carcinoma presenting as an orbital apex syndrome. Ophthalmic Surg 1992;23:59-61.
20. Hanna E, Wanamaker J, Adelstein D, Tubbs R, Lavertu P. Extranodal lymphomas of the head and neck. A 20-year experience. Arch Otolaryngol Head Neck Surg 1997;123:1318-23.
21. Elkeslassy A, Meder JF, Lafitte F, Rezeai K, Fredy D. Imagerie des tumeurs malignes non osseuses de l'étage antérieur de la base du crâne. Neurochirurgie 1997;43:68-75.
22. Gufler H, Laubenberger J, Gerling J, Nesbitt E, Kommerell G, Langer M. MRI of lymphomas of the orbits and the paranasal sinuses. J Comput Assist Tomogr 1997;21:887-91.
23. Lee JH, Lee MS , Lee BH, Choe DH, Do YS, Kim KH et al. Rhabdomyosarcoma of the head and neck in adults: MR and CT findings. AJNR Am J Neuroradiol 1996;17:1923-8.
24. Bartley GB, Garrity JA, Waller RR, Henderson JW, Ilstrup DM. Orbital exenteration at the Mayo Clinic 1967-1986. Ophthalmology 1989;96:468-73.
25. Günalp I, Gündüz K. Secondary orbital tumors. Ophthal Plast Reconstr Surg 1997;13:31-5.
26. Shields JA, Shields CL. Malignant tumors of the eye in geriatric patients. Geriatrics 1991;46:28-39.
27. Glover AT, Grove AS. Orbital invasion by malignant eyelid tumors. Ophthal Plast Reconstr Surg 1989;5:1-12.
28. Friedman DP, Rao VM, Flanders AE. Lesions causing a mass in the medial canthus of the orbit: CT and MR features. AJR Am J Roentgenol 1993;160: 1095-9.
29. Howard GR, Nerad JA, Carter KD, Whitaker DC. Clinical characteristics associated with orbital invasion of cutaneous basal cell and squamous cell tumors of the eyelid. Am J Ophthalmol 1992;113:123-33.
30. Boniuk M, Zimmerman LE. Sebaceous carcinoma of the eyelid, eyebrow, caruncle and orbit. Trans Am Acad Ophthalmol Otolaryngol 1968;72:619-42.
31. Zürcher M, Hintschich CR, Garner A, Bunce C, Collin JR. Sebaceous carcinoma of the eyelid: a clinicopathological study. Br J Ophthalmol 1998; 82:1049-55.
32. Rao NA, Hidayat AA, McLean IW, Zimmerman LE. Sebaceous carcinomas of the ocular adnexa: A clinicopathologic study of 104 cases, with five-year follow-up data. Hum Pathol 1982;13:113-22.
33. Valvassori GE, Sabnis SS, Mafee RF, Brown MS, Putterman A. Imaging of orbital lymphoproliferative disorders. Radiol Clin North Am 1999;37:135-50, x-xi.
34. Johnson TE, Tabbara KF, Weatherhead RG, Kersten RC, Rice C, Nasr AM. Secondary squamous cell carcinoma of the orbit. Arch Ophthalmol 1997;115: 75-8.
35. Mukherji SK, Holliday RA. Pharynx. In: Som PM, Curtin HD, editors. Head and neck imaging. St Louis: Mosby Year Book; 1996. p.437-72. L
36. Forbes G. Radiologic evaluation of orbital tumors. Clin Neurosurg 1985;32: 474-513.
37. Fearon B, Forte V, Brama I. Malignant nasopharyngeal tumors in children. Laryngoscope 1990;100:470-2.
Endereço para correspondência
Ana Célia Baptista
Rua João Lira, 143/701 - Rio de Janeiro (RJ)
CEP 22430-210
E-mail: [email protected]
Recebemos para publicação em 12.06.2002
Aceito para publicação em 30.10.2002
Trabalho realizado no Hospital de Câncer do Instituto Nacional do Câncer (INCa) - Rio de Janeiro e no Hospital Universitário Clementino Fraga Filho - HUCFF da Universidade Federal do Rio de Janeiro (UFRJ).
Nota Editorial: Pela análise deste trabalho e por sua anuência na divulgação desta nota, agradecemos à Dra. Martha Maria Motono Chojniak.