

Sandro Antonini Coscarelli1; Patrick Figueiredo1; Maria Dulce Fornaciari Ramos Miranda1
DOI: 10.1590/S0004-27492003000200014
RESUMO
OBJETIVO: Avaliar segurança e eficácia da técnica de delaminação límbica para correção de astigmatismos pós-transplantes. MÉTODOS: Cinco pacientes, sendo três do sexo feminino e dois do sexo masculino com idades entre 21 e 42 anos, apresentando erros de refração e enxerto transparente após transplante penetrante, foram submetidos à delaminação límbica. RESULTADOS: Em um ano de acompanhamento, os enxertos permaneceram transparentes e o astigmatismo foi reduzido em média de 3,80 dioptrias cilíndricas. CONCLUSÃO: A delaminação límbica mostrou-se técnica eficiente para correção dos astigmatismos pós-transplante.
Descritores: Ceratoplastia penetrante; Astigmatismo; Astigmatismo; Córnea; Topografia da córnea
ABSTRACT
PURPOSE: To evaluate safety and efficacy of limbal delamination management for post-keratoplasty astigmatism correction. METHODS: Five patients, three women and two men, between 21 and 42 years old, who showed refractive errors with a transparent cornea after penetrating keratoplasty were submitted to the technique. RESULTS: After a 12-month follow-up the graft remained transparent. Astigmatism was reduced to an average of 3.80 cylindric dioptries. CONCLUSION: Limbal delamination management seems to be an effective technique to correct astigmatism after successful penetrating keratoplasty.
Keywords: Penetrating keratoplasty; Astigmatism; Astigmatism; Cornea; Corneal topography
INTRODUÇÃO
O astigmatismo pós-ceratoplastia penetrante é um dos maiores problemas clínicos que enfrenta o cirurgião de córnea.
Existem vários fatores causais que levam ao aparecimento deste astigmatismo no pós-operatório, entre os quais estão: trepanação excêntrica, astigmatismo da córnea doadora, mal posicionamento dos tecidos, profundidade e tipo da sutura, além de outros(1).
Mesmo com um procedimento tecnicamente perfeito, podemos colidir com um grande astigmatismo.
Os astigmatismos residuais podem ser corrigidos com óculos, lentes de contato rígidas nos casos de astigmatismos irregulares e através de técnicas cirúrgicas como: remoção seletiva da sutura, incisões relaxantes, ceratotomia, ressecções em cunha e Excimer laser (PRK, LASIK). Todas estas técnicas apresentam vantagens e desvantagens tais como: imprevisibilidade, dificuldade técnica, custo, segurança(2-6).
Buscando uma alternativa a mais, que satisfizesse nossos objetivos de minimizar o astigmatismo pós-ceratoplastia utilizamos a técnica da delaminação límbica que se mostrou eficaz nos casos testados.
MÉTODOS
Avaliou-se a delaminação límbica em 5 pacientes consecutivos com alto astigmatismo (maior ou igual a 4 dioptrias cilíndricas) pós-ceratoplastia penetrante por ceratocone e com acompanhamento por um ano. Antes da intervenção cirúrgica foram removidas todas as suturas e observada a estabilização refracional de pelo menos um mês, sendo o astigmatismo avaliado por meio de refração, ceratometria e topografia corneana(7) utilizando o aparelho (PAR-vision-USA e eyetec CT 2000).
TÉCNICA
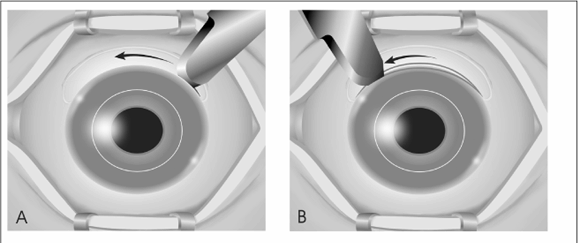
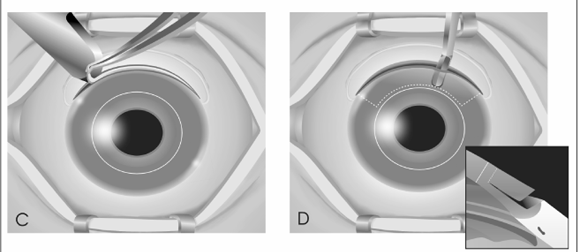
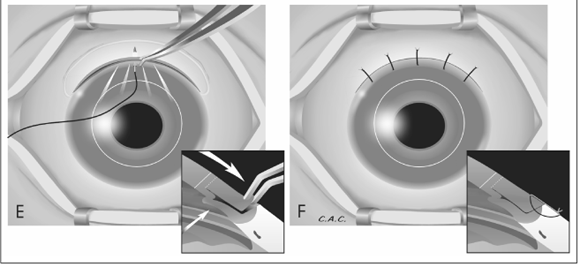
Depois da preparação usual do paciente no bloco cirúrgico com anestesia peribulbar e colocação de blefarostato, confirma-se o eixo mais curvo do astigmatismo com sua topografia computadorizada; faz-se uma abertura conjuntival extensa com base fórnix e, a 1 mm do limbo, um sulco incisional de aproximadamente 100 graus de extensão levando-se em consideração que uma circunferência tem 360 graus, seguido de outro sulco no limbo, ambos feitos com lâmina 15 de bisturi (fig. A e B); procede-se então, a retirada em cunha de uma faixa escleral límbica de aproximadamente 1 mm de espessura e obedecendo os 100 graus dos sulcos obtidos junto ao limbo (fig. C). Inicia-se uma delaminação estromal, com lâmina crescente ou lâmina 15, respeitando 1/3 do estroma posterior até imediatamente antes de atingir a cicatriz da junção receptor- doador (fig.D), faz-se então uma paracentese de câmara anterior retirando 0,2 ml de humor aquoso para facilitar a tração com reposicionamento das lamelas e então, inicia-se a sutura com pontos separados (nylon 10-0) entre as bordas do tecido após retirada da cunha (fig. E e F). Os pontos de sutura são tensionados e distribuídos de acordo com a experiência do cirurgião podendo-se ainda utilizar o ceratoscópio per-operatório).
Todos os pacientes foram submetidos a uma injeção subconjuntival de cefazolina+ prednisolona, sem sutura da conjuntiva. As visitas foram feitas no primeiro dia, primeira semana, primeiro mês, terceiro mês, sexto mês e um ano do pós-operatório. Todos usaram tobramicina+ dexametasona quatro vezes ao dia durante uma semana e somente a dexametasona por mais três semanas com diminuição gradativa da dose a cada semana.
Na terceira visita foi feita refração, ceratometria e topografia, repetidas com três e seis meses de pós-operatório.
A redução do astigmatismo se dá pela mudança da curvatura corneana secundária ao reposicionamento e tração da lamela após retirada em cunha da faixa escleral límbica, assim sendo nos permite corrigir mais ou menos dioptrias cilíndricas através de tração maior ou menor respectivamente.
DISCUSSÃO
O astigmatismo pós-transplante é sempre uma complicação inquietante. Muito tem sido feito para minimizá-lo. Diversos fatores como tensão cicatricial, trepanação excêntrica, má coaptação vem sendo estudados. Em recente pesquisa estabeleceu-se uma relação entre a ceratometria da córnea doadora e o posicionamento desta no leito receptor como causa do aumento do astigmatismo pós-operatório(1).
Uma vez que, ainda que nos preocupemos no pré-operatório, esse indesejável problema ainda se faz presente, sua solução torna-se objeto de pesquisa. Qualquer que seja a técnica a ser empregada nos baseamos na refração, ceratometria e topografia, dados que nem sempre se correspondem, mas que usados conjuntamente se somam em benefícios do ponto de vista da correção de tal ametropia(7).
Os procedimentos que seguem aos exames supracitados vão da simples retirada de pontos às mais elaboradas técnicas cirúrgicas(7).
As lentes de contato rígidas de maior diâmetro com desenho de tetra curva, são bem toleradas pela maioria(2), mas não por mais de treze horas.
Uma das soluções mais usadas ultimamente seria o LASIK, porém alguns o consideram eficiente para o componente esférico e pobre no que diz respeito ao cilíndrico(8). O uso do excimer laser na ceratomileusis in situ (LASIK) é tido como eficiente pela maioria dos autores(3-6,9).
Sabemos que astigmatismos altos associados à baixa paquimetria dificultam o emprego desta técnica. Na busca de uma alternativa para tais casos, surge a técnica proposta neste trabalho sobre a qual não encontramos, ainda, nenhum relato na literatura.
Sem nenhuma perda de tecido corneano, e sem usar próteses, através somente da habilidade do cirurgião e dos mesmos exames pré-operatórios utilizados nas demais técnicas, podemos diminuir de maneira expressiva os erros refrativos cilíndricos podendo ainda dispor de outras técnicas, uma vez que nossa proposta não contra-indica nenhum outro procedimento refrativo posterior, mas, ao contrário se soma a ele.
RESULTADOS
Após um ano de seguimento, os transplantes mantiveram-se transparentes e observou-se redução do astigmatismo em todos os casos acompanhados como mostram as refrações e topografias realizadas respectivamente pré e pós-execução da técnica proposta neste trabalho.
Paciente feminina, 41 anos
Pré-operatório:
Olho direito: -5,00 esf = -6,50 cil x 10 (20/40)
Pós-operatório:
Olho direito: -7,00 esf = -1,50 cil x 6 (20/30)
Paciente feminina, 39 anos
Pré-operatório:
Olho esquerdo: -1,00 esf = -6,00 cil x 100 (20/60)
Pós-operatório:
Olho esquerdo: -1,00 esf = -3,25 cil x 13 (20/40)
Paciente feminina, 42 anos
Pré-operatório:
Olho esquerdo: -3,00 esf = -7,00 cil x 80 (20/60)
Pós-operatório:
Olho esquerdo: -5,00 esf = -0,50 cil x 150 (20/40)
Paciente masculino, 21 anos
Pré-operatório:
Olho direito: -6,50 esf = -5,75 cil x 103 (20/40)
Pós-operatório:
Olho direito: -9,00 esf = -3,00 cil x 28 (20/40)
Paciente masculino, 41 anos
Pré-operatório:
Olho esquerdo: -0,50 esf = -4,00 cil x 110 (20/30)
Pós-operatório:
Olho esquerdo: + 0,50 esf = -2,00 cil x 98 (20/30)
CONCLUSÃO
Em vista dos bons resultados obtidos, da segurança, da reversibilidade e baixo custo da técnica proposta, consideramos uma boa opção para redução do astigmatismo elevado pós-transplante penetrante. Podemos ainda considerar que o emprego da delaminação límbica evidenciou grande redução do astigmatismo em todos os casos submetidos a esta técnica, permanecendo ainda a possibilidade de se associar a esta técnica outras, como por exemplo o LASIK.
Conclui-se assim como sendo uma boa opção de grande resolubilidade a delaminação límbica.
REFERÊNCIAS
1. Grutters G, Reichelt JA, Nolle B. Astigmatism oriented penetrating keratoplasty. A possibility for minimizing postoperative astigmatism? Ophthalmologe 2001; 98:397-401.
2. Eggink FA, Nuijts RM. A new technique for rigid gas permeable contact lens fitting following penetrating keratoplasty. Acta Ophthalmol Scand 2001; 79:245-50.
3. Bilgihan K, Ozdek SC, Akata F, Hasanreisoglu B. Photorefractive keratotomy for post penetrating keratoplasty myopia and astigmatism. J Cataract Refract Surg 2000;26:1590-5.
4. HjortdaL JO, Ehlers N. Treatment of post keratoplasty astigmatism by topography supported customized laser ablation. Acta Ophthalmol Scand 2001;79:376-80.
5. Rashad KM. Laser in situ keratomileusis for correction of high astigmatism after penetrating keratoplasty. J Refract Surg 2000;16:701-10.
6. Spadea L, Mosca L, Balestrazzi E. Effectiveness of Lasik to correct refractive error after penetrating keratoplasty. Ophthalmic Surg Lasers 2000;31:111-20.
7. Sarhan AR, Dua HS, Beach M. Effect of disagreement between refractive, keratometric and topographic determination of astigmatism axis on suture removal after penetrating keratoplasty. Br J Ophthalmol 2000;84:837-41
8. Kwitko S, Marinho DR, Rymer S, Ramos Filho S. Laser in situ keratomileusis after penetrating keratoplasty. J Cataract Refract Surg 2001;27:374-9.
9. Nassaralla RA, Nassaralla JJ. Laser in situ keratomileusis after penetrating keratoplasty. J Cataract Refract Surg 2000;16:431-7.
Endereço para correspondência
Sandro Antonini Coscarelli
E-mail: [email protected]
Recebido para publicação em 14.01.2002
Aceito para publicação em 12.06.2002
Trabalho realizado na Clínica de Olhos Ennio Coscarelli
Nota Editorial: Pela análise deste trabalho e por sua anuência na divulgação desta nota, agradecemos ao Dr. Paulo Ricardo de Oliveira