

Edmundo Frota de Almeida1; Luciana Negrão Frota de Almeida3
DOI: 10.1590/S0004-27492001000600008
RESUMO
Objetivo: Avaliar as alterações oculares decorrentes da cirurgia de catarata com implante de lentes intra-oculares (LIO) em pacientes portadores de mal de Hansen (MH) e compará-las às dos pacientes não-portadores de Hanseníase. Métodos: Neste estudo, 122 olhos de 80 pacientes portadores de MH e 71 olhos de 71 pacientes não hansenianos foram submetidos à facectomia extracapsular e/ou à facoemulsificação com implante de LIO e examinados periodicamente durante o pós-operatório. Resultado: Foram constatadas alterações oculares decorrentes da cirurgia e da presença da LIO mais freqüentes no grupo portador de hanseníase. Conclusão: O uso da LIO em pacientes com hanseníase, mesmo ocorrendo algumas alterações inflamatórias, é indicado devido ao benefício que propicia a esses pacientes em face das mutilações decorrentes da doença.
Descritores: Lentes intra-oculares; Extração de catarata; Hanseníase
ABSTRACT
Purpose: To evaluate the ocular alterations due to cataract surgery with IOL implant in leprosy patients and compare them with patients without leprosy. Methods: In this study, 122 leprosy patient eyes and 71 eyes from patients without leprosy underwent extracapsular cataract surgery and/or phacoemulsification with IOL implant and were examined periodically after the operation. Results: Ocular alterations due to surgery and IOL presence were found more often in leprosy patients. Conclusions: IOL used in leprosy patient is an appropriate procedure when we face patients with the disease handicaps.
Keywords: Lenses, intraocular; Cataract extraction; Leprosy
INTRODUÇÃO
As lentes intra-oculares (LIO) foram pela primeira vez implantadas em 1949. Embora existam várias publicações a respeito das técnicas cirúrgicas, tipos de LIO utilizadas, aparelhos etc, raras são encontradas a respeito do seu uso em pacientes portadores do Mal de Hansen (MH); com exceção de uma publicação em 1989, em que um dos autores apresentou 35 casos de implantes de LIO em pacientes portadores desta doença. Nessa publicação, o autor observou que as complicações decorrentes desse procedimento são idênticas àquelas dos pacientes não portadores de Hanseníase(1).
O receio de utilização da LIO nessa patologia repousa no fato de haver grande incidência de iridociclite hansênica nesses pacientes. Em verdade, o encontro dessa alteração não é uma condição freqüente(2-3). O que se observa são alterações degenerativas que podem ser confundidas com uveíte(4-5). Mesmo no caso de comprovação da uveíte, a LIO é bem tolerada, desde que se opere fora do estado agudo e se utilize corticóide local instilado mais freqüentemente(1).
A indicação da LIO nesses pacientes justifica-se pelas graves seqüelas incapacitantes por eles apresentadas, tais como: ausência das mãos, antebraços, braços e destruição da base do nariz, que acaba por dificultar o uso de óculos para a correção da afacia. Operá-los sem o uso da LIO seria condená-los à dependência de alguém para retirar-lhes e colocar-lhes os óculos ao dormir e ao tomar banho, por exemplo. Deve-se também considerar a qualidade de visão que a LIO propicia, além de permitir que o próprio paciente examine suas úlceras plantares já que, mesmo naqueles em que os membros superiores são perfeitos, pode haver perda da sensibilidade tátil, restando a visão como único recurso(1).
MÉTODOS
Examinaram-se 122 olhos de 80 pacientes portadores de MH, que foram submetidos à facectomia extracapsular (FEC) com implante LIO de câmara posterior de 7 mm (73%) ou à facoemulsificação (FACO), com o implante de LIO de 5,25 mm (27%), que foram agrupados no grupo MH.
Esses pacientes foram selecionados pelos autores no Centro de Referência Dermatológica Dr. Marcelo Cândia, Belém, PA, no período de novembro de 1997 a junho de 1998, estando em sua grande maioria de alta medicamentosa e apresentando apenas seqüelas da doença.
Os pacientes foram operados por único cirurgião (E.F.A.S.), utilizando as técnicas de FACO e FEC com pequenas variações. No pós-operatório, foram utilizadas corticoterapia e antibioticoterapia sob a forma de colírios, examinando-os inicialmente no 1o e 5o dia do pós-operatório, semanalmente por um mês e a seguir uma vez por mês, por um período de 6 meses. Os dados coletados para o trabalho foram obtidos no 6o mês de exame.
No grupo controle (GC), foram selecionados aleatoriamente 71 pacientes submetidos a FACO e FEC, operados pelo mesmo cirurgião, com o mesmo tempo de seguimento. Esses pacientes não eram portadores de doença sistêmica ou ocular, apresentando como única alteração pré-operatória a presença de catarata senil.
Como método estatístico, foi utilizado o qui-quadrado, corrigido pelo teste de Yates, considerando o valor do p = 0,05.
RESULTADOS
Dos 80 pacientes do grupo MH, 52 (65%) eram do sexo masculino e 28 (35%) do sexo feminino, com idade variando entre 37 a 98, média de 68 anos.
Quanto à forma clínica da doença, 60 (75%) dos pacientes pertenceram à forma Virchowiana (MHV); 8 (10%), à forma Tuberculóide (MHT); 9 (11,25%), ao grupo Dimorfo (MHD) e 3 (3,75%), ao grupo Indeterminado (MHI).
Dos 122 olhos estudados, foram observadas algumas alterações oculares características da doença, mas que não têm relação com os procedimentos cirúrgicos utilizados, tais como: hiperemia conjuntival (7,4%), ausência de sensibilidade corneana (7,4%), sensibilidade diminuída (25,4%), opacidade corneana (20,49%), presença de úlcera (1,7%) e vasos na córnea (1,7%), atrofia iriana em 15 olhos, sendo 9 (7,38%) do mesoderma, 1 (0,82%) do epitélio pigmentar e 5 (4,10%) de ambos.
Foram constatados, no entanto, achados que podem estar relacionados à cirurgia e/ou ao implante de LIO que estiveram ausentes no grupo controle, tais como: ausência de reflexos pupilares em 21 olhos (17,2%), reflexos pupilares diminuídos em 13 (10,7%), pupila ovalar em 17 (13,9%), piriforme em 4 (3,3%), e midríase em 18 (14,8%) dos casos. Observou-se também a presença de sinéquias em 14 olhos (11,48%), sendo 1 (0,82%) sinéquia anterior e 13 (10,66%) sinéquias posteriores (íris-LIO); e precipitados ceráticos tipo "Mutton fat" em 5 (4,10%) dos casos (Figura 1).
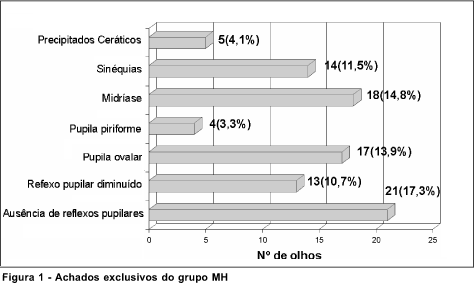
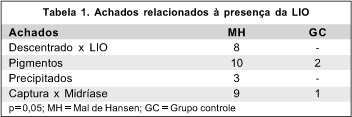
Com relação à LIO, observou-se posição descentrada em 8 (6,6%) dos olhos estudados, precipitados inflamatórios tipo "Mutton fat" em 3 (2,5%), pigmentos em sua superfície em 10 (8,2%) e captura em 9 (7,4%). Estas duas últimas alterações também estiveram presentes no grupo controle, porém com uma ocorrência inferior (Tabela 1). Os achados de células e "flare" na câmara anterior e no vítreo foram semelhantes em ambos os grupos, assim como a ocorrência de opacificação da cápsula posterior.
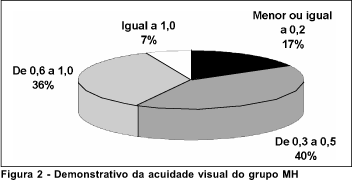
Dos 122 olhos operados, observou-se acuidade visual (AV) menor ou igual a 0,2 em 18 (17,3%); visão entre 0,3 e 0,5 em 42 (40,39%); de 0,6 a 0,9 em 37 (35,58%) e AV igual a 1,0 em 7 (6,73%) (Figura 2).
DISCUSSÃO
As primeiras publicações acerca da utilização da LIO em pacientes portadores de MH mostraram não haver diferença entre os portadores desta doença e os pacientes normais(1,6).
Neste trabalho, observou-se que houve maior número de complicações quando se comparou o grupo MH ao grupo controle. Assim, verificaram-se alterações irianas significativas, como a midríase paralítica, com conseqüente ausência e/ou diminuição de reflexos pupilares que são decorrentes das graves alterações atróficas do mesoderma e/ou do epitélio pigmentário da íris, existentes antes da cirurgia e comuns na hanseníase(1,7). O rompimento do músculo esfincteriano da pupila, causado pela extração do núcleo na técnica extracapsular, é o responsável pela midríase paralítica encontrada. Tais alterações são decorrentes de processo degenerativo iriano(2-3).
No que diz respeito à presença de alterações inflamatórias decorrentes da cirurgia e à presença da LIO, em comparação com o grupo controle, houve maior incidência de precipitados ceráticos; sinéquias anteriores e posteriores; precipitados inflamatórios sobre a LIO. Outras complicações encontradas, além das reações inflamatórias, foram: posição descentrada da LIO (mesmo nos casos em que foram utilizadas lentes intra-oculares de 7 mm) e captura da LIO sem o acompanhamento de midríase, mostrando, assim, um comportamento diferente do GC.
É aconselhado, então, que se utilize corticóide sob a forma de colírio previamente à cirurgia(1) e por um tempo mais prolongado após a mesma a fim de diminuir as reações inflamatórias.
Ao analisar-se a AV, verificou-se grande diferença entre os dois grupos, obtendo o grupo controle melhor acuidade visual. No entanto, há de se considerar outros achados que interferiram nessa avaliação, como a presença de lagoftalmo, opacidades corneanas, presença de vasos na córnea entre outras. Isto, porém, não invalida a indicação cirúrgica e uso da LIO nesses pacientes, já que, com certeza, eles adquirem uma qualidade de visão muito melhor do que se não houvesse sido implantada a LIO, além das razões quanto ao grau de incapacidades já referidas.
Conclui-se, assim, que o uso de LIO em pacientes portadores de MH é um procedimento seguro, muito embora curse com processo inflamatório mais intenso no pós-operatório, quando comparado aos pacientes não portadores de Hanseníase. No entanto, em função do grande benefício que a LIO traz a esses pacientes e, em vista das seqüelas físicas próprias da doença, é inquestionável sua utilização.
REFERÊNCIAS
1. Almeida EF, Oréfice F. Lente intra-ocular em portadores de Hansen. Rev Bras Oftalmol 1989;48:205-7.
2. Oliveira Neto HL, Silva JLM, Manso PG, Botene IM, Sartori MBF. Envolvimento ocular na hanseníase: estudo em pacientes de ambulatório. Arq Bras Oftalmol 1996;59:162-6.
3. Oréfice F, Boratto LM. Estudo da clínica ocular de hansenianos em hospital de dermatologia sanitária. A prevenção em nossas mãos. Arq Bras Oftalmol 1990;53:13-7.
4. Courtright P, Johnson G. Prevention of blindness in leprosy. London: International Center for Eyehealth; 1988.
5. Oréfice F, Campos WR. Hansen. In: Oréfice F, Belfort Jr R. Uveítes. São Paulo: Rocca; 1987. p. 265-72.
6. Alexander TK, Suriyawnsh I. Posterior chamber intraocular lenses in the rehabilitation of leprosy patients . In: 13th International Congress of Leprosy; 1988. Holanda: Christian Medical College; 1988. p.258.
7. Almeida EF. Mal de Hansen. Arq Bras Oftalmol 1992;55:209-10.
1 Doutor em Oftalmologia pela Universidade Federal de Minas Gerais (UFMG), médico oftalmologista do Hospital Marcelo Cândia, Belém, PA.
2 Estudante do 4o ano de Medicina da Universidade Estadual do Pará (UEPA).
Endereço para correspondência: Av. Conselheiro Furtado, 2818/14000 - Belém (PA) CEP 66063-060. E-mail: [email protected]