

Eliana Louza Monteiro1; Norma Allemann1
DOI: 10.1590/S0004-27492001000400018
Biometria óptica
Optical biometry
Eliana Louza Monteiro1; Norma Allemann2
Sinopse: A biometria óptica possui maior precisão na mensuração do comprimento axial, principalmente em olhos com miopia extrema portadores de estafilomas e olhos preenchidos por substâncias substitutas do corpo vítreo, mas não substitui totalmente o uso do biômetro ultra-sônico em olhos com cataratas mais densas ou pacientes que não colaboram à fixação.
A cirurgia moderna de facectomia com implante de lente intra-ocular (LIO) exige precisão no resultado refracional. Inicialmente, na era da extração intra-capsular do cristalino, o erro refracional pós-operatório era corrigido através de lentes esféricas e tóricas que causavam aberrações periféricas. Durante a era da técnica de extração extracapsular de cristalino e implante da LIO, os fatores de maior problemática eram o cálculo adequado da lente intra-ocular e o controle do astigmatismo corneano resultante.
Atualmente com a era da técnica de facoemulsificação e o uso das lentes dobráveis, com menores incisões e aprimoramento da técnica cirúrgica, o astigmatismo corneano pós-operatório foi minimizado. Com a atual precisão e previsibilidade destas novas técnicas, a indicação cirúrgica se tornou mais precoce, restando apenas, como fator problemático, o cálculo da LIO.
O cálculo da lente intra-ocular também sofreu várias mudanças nas últimas décadas, sendo que atualmente ainda encontramos dificuldades em certos casos. Fórmulas conhecidas como de primeira geração ou teóricas e fórmulas de segunda geração (SRK e SRK II) foram utilizadas, apresentando melhores resultados em olhos com comprimento axial médio entre 22 e 24,50 mm(1). Recentemente, fórmulas de terceira geração, melhoraram os resultados em olhos com comprimentos axiais maiores que 24,50 mm (SRK-T) e menores que 22 mm (Hoffer-Q e Holladay)(2-4). E as fórmulas de 4ª geração, lançadas em 1998, como a fórmula Holladay 2, ainda não disponível na maioria dos aparelhos de biometria nacionais, parecem ter resolvido o problema em quase todas as dimensões de globo ocular, exceto na miopia extrema(5-6). Na miopia extrema há uma dificuldade técnica na determinação adequada do comprimento axial, pois, devido à exagerada curvatura do pólo posterior (estafiloma) em alguns casos, o feixe ultra-sônico não consegue perpendicularidade e pode gerar erros de dimensionamento.
O cálculo da lente intra-ocular baseia-se na medida precisa da ceratometria (ceratômetro ou ceratoscopia computadorizada), do comprimento axial e da profundidade da câmara anterior, os últimos sendo realizados atualmente e há muitos anos pelo biômetro ultra-sônico, que obtém as medidas através dos ecos refletidos pelo som emitido pelo aparelho, que se propaga através das estruturas.
Um novo aparelho foi desenvolvido para biometria: um biômetro óptico(7), de não contato, que utiliza um feixe de luz para obter as medidas necessárias no cálculo do comprimento axial que, semelhante à tomografia de coerência óptica(8), utiliza a técnica de interferometria de coerência parcial. Este biômetro realiza as medidas de comprimento axial, ceratometria e profundidade da câmara anterior.
A determinação do comprimento axial é baseada no método de interferometria óptica, conhecido como Interferometria de Coerência Parcial. Utiliza dois feixes de luz coaxiais que incidem sobre a superfície anterior da córnea e sobre o epitélio pigmentado da retina, eliminando a influência dos movimentos longitudinais do olho. Como o paciente mantém o olhar fixo a uma mira, a mensuração é realizada até a área macular. Este biômetro possui um índice que mensura a qualidade da medida do comprimento axial, denominado SNR (signal-to-noise ratio), que torna o exame impossível se o índice for menor que 1,6, resultado duvidoso se estiver entre 1,6 e 2,0 e confiável se maior que 2,0.
No biômetro óptico, a curvatura corneana é determinada pela medida das distâncias entre as imagens da luz refletida sobre a superfície da córnea, semelhante ao ceratômetro convencional. A profundidade da câmara anterior é determinada pela distância entre o cristalino e a córnea através de uma fenda de luz lateral, que também não é o método de interferometria óptica. Existem estudos em que se utiliza a interferometria óptica na determinação da profundidade da câmara anterior além do comprimento axial, mas estes parâmetros ainda não foram incorporados ao instrumento atualmente disponível no mercado. No momento, somente a determinação do comprimento axial é realizada utilizando-se a interferometria óptica.
Alguns estudos demonstraram alta precisão (0,3 a 10 µm) e alta resolução (12 µm) deste método através, por exemplo, da determinação de medidas da espessura da córnea, da espessura do cristalino e de uma lente intra-ocular e, mais especificamente, da distância entre a lente intra-ocular e a cápsula posterior em olhos pseudofácicos, no intuito de se avaliar um possível fator de risco para sua opacificação(9).
O tipo e a densidade da catarata não gera problemas em relação à medida da ceratometria e à da profundidade da câmara anterior. No entanto, em relação à determinação do comprimento axial, não é possível obter as medidas em olhos com cataratas mais densas e conseqüente acuidade visual mais baixa, pois o feixe de luz emitido pelo biômetro não consegue atravessar meios mais opacos(7) (Figura1).
Podemos relacionar inversamente a acuidade visual e o grau de opacidade do cristalino. Quanto menor a acuidade visual, maior será a opacidade do cristalino, e, sendo assim, menor será a possibilidade do biômetro óptico realizar a medida do comprimento axial. Estudos europeus e norte-americanos demonstram que 95% dos casos de catarata podem ser examinados através da biometria óptica. Deve-se lembrar que países desenvolvidos geram indicação precoce de cirurgia de catarata e apresentam menor incidência de opacificação densa de cristalino.
No caso de cataratas do tipo subcapsular posterior, não é possível obter o cálculo da LIO, mesmo o paciente apresentando acuidade visual relativamente boa, pois este tipo de opacidade se inicia na região central, onde o feixe de luz atravessaria. Existe a idéia de que 7 mm ao redor do centro podem ser utilizados na determinação do diâmetro axial no biômetro óptico, ou seja, mesmo que a área central do cristalino estivesse opacificada, poder-se-ia desviar o feixe e mesmo assim obter o comprimento axial no biômetro óptico, mas esta informação carece de evidências científicas.
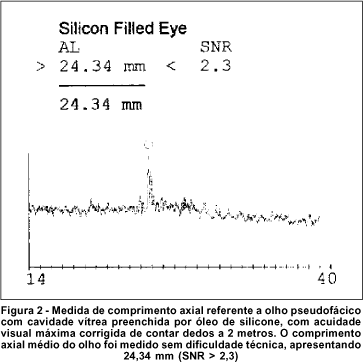
Em olhos preenchidos com óleo de silicone após cirurgia vitreo-retiniana, o feixe de luz atravessa este meio sem maiores problemas, apenas com diferentes índices de refração, não interferindo no resultado da medida do comprimento axial, comprovado através do SNR no biômetro óptico. Diferente do biômetro ultra-sônico, que além de sofrer influência dos artefatos gerados pelo óleo, dificultando o exame, a velocidade do som é menor neste meio, hiperestimando o resultado do comprimento axial(10-13) (Figura 2).
A biometria óptica tem grande aplicação por ser de não contato(7,14), pois proporciona conforto, evita lesões corneanas, contaminações e elimina a aplanação inadvertida da superfície da córnea que poderia alterar a determinação do comprimento axial e consequentemente o resultado refracional, diferentemente do biômetro ultra-sônico que necessita de contato corneano, com exceção da técnica de imersão, menos utilizada. Este fator é importante principalmente nos olhos com comprimento axial menor que 22 mm, microftálmicos e nanoftálmicos, em que se utiliza alto poder dióptrico nas lentes intraoculares ou implantes de múltiplas LIOs ("piggy-back") e qualquer erro na medida do comprimento axial leva a uma grande diferença no resultado refracional(15-17).
Há que se considerar que a biometria óptica necessita de cooperação do paciente na fixação, e olhar estável para uma mira fixadora por alguns instantes, o que pode ser impossível no exame de crianças, de pacientes com retardo neuro-psico-motor ou pouco colaborativos, de pacientes com baixa acuidade visual devido a problemas vítreo-retinianos, ambliopia, ou em pacientes com nistagmo ou estrabismo.
Deve-se lembrar que o cálculo de lente intra-ocular para uma cirurgia de catarata não depende somente na determinação correta do comprimento axial, mas também do uso de fórmulas para cálculo biométrico que gerem menor erro. Fórmulas de 4ª geração já foram lançadas, mas todas as fórmulas podem gerar erros de cálculos em olhos muito longos. Com o método de biometria óptica, é possível medir-se o comprimento axial em olhos extremamente longos, até a área macular, não se dependendo de perpendicularidade, e com grande precisão (Figura 3).
Há apenas um instrumento disponível no mercado atualmente para biometria óptica (IOL Master, Zeiss System) e o custo deste instrumento é de aproximadamente 3 vezes o valor do biômetro ultra-sônico.
Considera-se que a biometria óptica deverá ser preferida à atual técnica de biometria ultra-sônica, devido à maior precisão gerada na mensuração do comprimento axial e à possibilidade de medida mais acurada em olhos preenchidos por substâncias substitutas do corpo vítreo e em olhos com miopia extrema portadores de estafilomas, mas deve-se considerar que, devido a opacidades mais densas de córnea, de cristalino e de outros meios do globo ocular, e à falta de colaboração de um paciente à fixação, a biometria óptica não deverá substituir totalmente a biometria ultra-sônica, que continuará a ser empregada em casos em que a biometria óptica seja impossível.
REFERÊNCIAS
1. Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg 1988;14:136-41.
2. Retzlaff J, Sanders DR, Kraff MC. Development of the SRK/T intraocular lens implant power calculation formula. J Cataract Refract Surg 1990;16:333-40.
3. Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK/T formula and other theoretical and regression formulas. J Cataract Refract Surg 1990;16:341-6.
4. Hoffer KJ. The Hoffer Q formula: a comparison of the theoretic and regression formulas. J Cataract Refract Surg 1993;19:700-12.
5. Zaldivar R, Shultz MC, Davidorf JM, Holladay JT. Intraocular lens power calculation in patients with extreme myopia. J Cataract Refract Surg 2000; 26:668-74.
6. Hoffer KJ. Clinical results using the Holladay 2 intraocular lens power formula. J Cataract Refract Surg 2000;26:1233-7.
7. Hitzenberger CK, Drexler W, Dolezal C, Skorpik F, Juchem M, Fercher AF, Gnad HD. Measurement of the axial length of cataract eyes by laser doppler interferometry. Invest Ophthalmol Vis Sci 1993;34:1886-93.
8. Huang D, Swanson EA, Lin CP, Schuman JS, Stinson WG, Chang W, Hee MR, Flotte T, Gregory K, Puliafito CA, Fujimoto JG. Optical coherence tomography. Science 1991;254:1178-81.
9. Findl O, Drexler W, Menapace R, Hitzenberger CK, Fercher AF. High precision biometry of pseudophakic eyes using parcial coherence interferometry. J Cataract Refract Surg 1998;24:1087-93.
10. Grinbaum A, Treister G, Moisseiev J. Predicted and actual refraction after intraocular lens implantation in eyes with silicone oil. J Cataract Refract Surg 1996;22:726-9.
11. McCartney D, Miller KM, Stark WJ, Guyton DL, Michels RG. Intraocular lens style and refraction in eyes treated with silicone oil. Arch Ophthalmol 1987;105:1385-7.
12. Murray DC, Potamitis T, Good P, Kirkby GR, Benson MT. Biometry of silicone oil-filled eye. Eye 1999;13:319-24.
13. Suzuki Y, Sakuraba T, Mizutani H, Matsuhashi H, Nakazawa M. Postoperative refractive error after simultaneous vitrectomy and cataract surgery. Ophthalmic Surg Lasers 2000;31:271-5.
14. Drexler W, Findl O, Menapace R, Rainer G, Vass C, Hitzenberger CK, Fercher AF. Parcial Coherence Interferometry: a novel approach to biometry in cataract surgery. Am J Ophthalm 1998;126:524-34.
15. Hoffer KJ. Intraocular lens calculation: the problem of the short eye. Ophthalmic Surg 1981;12:269-72.
16. Holladay JT, Gills JP, Leidlein J, Cherchio M. Achieving emmetropia in extremely short eyes with two piggyback posterior chamber intraocular lenses. Ophthalmology 1996;103:1118-23.
17. Inatomi M, Ishii K, Koide R, Kora Y, Osawa T. Intraocular lens power calculation for microphthalmos. J Cataract Refract Surg 1997;23:1208-12.
1 Estagiária dos setores de Ultra-som e Catarata do Departamento de Oftalmologia da Universidade Federal de São Paulo (UNIFESP) - Escola Paulista de Medicina.
2 Mestre e Doutora em Oftalmologia, Chefe do Setor de Ultra-som do Departamento de Oftalmologia da Universidade Federal de São Paulo (UNIFESP) - Escola Paulista de Medicina.
Endereço para Correspondência: Norma Allemann - Av. Indianópolis, 1797 - São Paulo (SP) CEP 04063-003. Fone/fax: (11) 5071-8888. E-mail: [email protected]
Descritores: Biometria/métodos; Optica; Extração de catarata; Miopia/cirurgia; Implante de lente intra-ocular; Interferometria
Keywords: Biometry/methods; Optics; Cataract extraction; Myopia/surgery; Intraocular lens implant; Interferometry