

Dario Grechi Goulart1; Ronaldo Yuti Sano3; Sylvia Regina Temer Cursino4; Walter Yukihiko Takahashi6
DOI: 10.1590/S0004-27492008000300007
RESUMO
OBJETIVOS: Pesquisa experimental, com laser de diodo infravermelho, para estimar a segurança, a reprodutibilidade e a permeabilidade da parede ocular à sua atuação clínica, quando aplicado via transescleral, em condições de baixa visibilidade. MÉTODOS: Submetemos olhos de coelhos pigmentados da raça Nova Zelândia à fotocoagulação retiniana por laser de diodo infravermelho. No olho direito, realizamos fotocoagulação via transescleral sob parâmetros de potência e tempo pré-determinados clinicamente. No olho esquerdo, foram repetidos os mesmos valores da potência e tempo usados no olho direito, desta vez, via transpupilar. Imediatamente e após 2 meses, estudos clínicos baseados na retinografia e histopatológicos foram realizados. RESULTADOS: A permeabilidade da parede ocular, quando da aplicação do laser de diodo infravermelho via transescleral, variou entre 58,95 e 63,87%. A média da permeabilidade da parede ocular a 300 mW (63,14%) mostrou-se significativamente superior àquela da permeabilidade da parede ocular encontrada a 500 mW (59,11%), (P<0,05). CONCLUSÕES: Este estudo sugere a existência da relação dose-resposta em relação aos parâmetros empregados na aplicação do laser de diodo infravermelho via transescleral, com permeabilidade da parede ocular mensurável e reprodutível. Nenhuma rotura, hemorragia ou descolamento da retina ou vítreo foi constatado aos exames subseqüentes às aplicações do laser de diodo infravermelho, o que torna o uso da fotocoagulação via transescleral, no modelo experimental, seguro, mesmo sob condições de baixa visibilidade dos meios.
Descritores: Retina; Doenças retinianas; Coagulação por laser; Fotorreceptores; Epitélio pigmentado ocular; Baixa visão; Procedimentos cirúrgicos oftalmológicos; Relação dose-resposta em radiação; Animais; Coelhos
ABSTRACT
PURPOSE: Retinal photocoagulation under poor visualization condition is often required. Transscleral infrared laser can be used as an alternative to regular transpupillary treatment. Based upon retinographic measurements, we proposed to estimate the reproducibility as well as ocular wall permeability rate for this treatment. Our primary goal was to evaluate whether this technique can deliver adequate photocoagulation at predetermined parameters without direct retinal visualization. METHODS: In New Zealand pigmented rabbits, optimal transscleral infrared diode laser settings were administered to the right eye. With the same parameters, transpupillary photocoagulation was repeated in the left eye. Retinographic and clinical examinations were performed immediately and two months later. RESULTS: Ocular wall permeability rate varied between 58.95 and 63.87%. Average permeability using a power of 300 mW (63.14%) was found to be higher than that encountered before its enhancement up to 500 mW (59.11%), (P<0.05). CONCLUSIONS: Setting parameters showed dose-response effect. No retinal hole or retinal detachment was noticed in any rabbit. Transscleral infrared photocoagulation appeared to be a reproducible and secure method in the experimental model.
Keywords: Retina; Retinal diseases; Laser coagulation; Photoreceptors; Pigment epithelium of eye; Vision, low; Ophthalmologic surgical procedures; Dose-response relationship, radiation; Animals; Rabbits
INTRODUÇÃO
Freqüentemente, a fotocoagulação retiniana via transpupilar (FRP) tem uso limitado devido às opacidades dos meios oculares, comuns na periferia de implantes de lentes intra-oculares, retinopatia da prematuridade, roturas hemorrágicas da retina, hemorragia vítrea periférica e edema de córnea, dentre outras situações(1).
Para tratamento destes casos, a terapêutica mais difundida à FRP é a crioterapia que, no entanto, induz acentuada inflamação e desconforto. É causa, muitas vezes, de hemorragia coroidéia, necessita dissecção conjuntival, apresenta baixa precisão de foco, além de ocasionar exagerada dispersão de pigmentos do epitélio pigmentar da retina (EPR) quando comparada à FRP(2). Outra possibilidade de tratamento é a cirurgia vítreo-retiniana, não isenta de complicações, tais como recorrência de hemorragia vítrea, cujas taxas podem atingir 75% em diabéticos(1).
Frente às dificuldades inerentes à FRP, à crioterapia e à cirurgia vítreo-retiniana, e cientes da fácil penetração do laser de diodo infravermelho (LDI) através da esclera, realizamos um estudo experimental em olhos de coelhos, comparando o resultado da aplicação do LDI via transpupilar com a transescleral (FRT)(3). Partimos do princípio que o LDI tem sua eficiência parcialmente dissipada pela parede ocular e procuramos estimar o que denominamos permeabilidade da parede ocular (PPO) à atuação clínica do LDI via transescleral(4). Tivemos, como objetivo, estabelecer parâmetros de reprodutibilidade e confiabilidade deste procedimento, ainda que realizado sob condições de baixa visibilidade.
MÉTODOS
Realizamos estudo comparativo entre um grupo de olhos de coelhos submetidos à FRP (grupo controle) e outro, à FRT (grupo de estudo). Atentamo-nos à observação clínica, registrada por retinografia, com métodos de mensuração ópticos. Incluímos breve confirmação histopatológica.
A amostra constou de 18 olhos de 9 coelhos pigmentados adultos, da raça Nova Zelândia (Oryctolagulos cuniculus), machos, com peso variando entre 2,5 e 3 kg, e pigmentação retiniana de coloração castanha, procedentes do Biotério do Departamento de Cirurgia Experimental da Santa Casa de São Paulo.
Todos os procedimentos cirúrgicos e clínicos foram realizados no Setor de Retina e Vítreo do Departamento de Oftalmologia da Santa Casa de São Paulo, e respeitaram as normas da Comissão de Ética em Experimentação Animal (CEEA) daquela instituição.
Os animais de experimentação tiveram as pupilas de ambos os olhos dilatadas com tropicamida a 1% e cloridrato de fenilefrina a 10%, colírio, 1 gota cada. Foram, então, anestesiados com injeção intramuscular de cloridrato de cetamina 5% (Parke & Davis®), na dosagem de 10 mg/kg, associado a cloridrato de xilazina 2% (Bayer®), na dosagem de 2 mg/kg.
Para FRT, cada animal foi posicionado em decúbito lateral esquerdo para aplicação do LDI no olho direito (OD). Com auxílio do oftalmoscópio indireto e lente de 20 dptr, utilizamos a sonda de diopexia transescleral IRIS Medical DioPexy Probe (IRIDEX Corporation®), com diâmetro de 1000 µm, acoplada ao o fotocoagulador de diodo semicondutor modelo FTC - 2000 (Opto Eletrônica S.A.®), com amplitude de onda de 810 nm.
A seguir, guiando-nos por transiluminação transescleral, geramos 30 queimaduras retinianas, nos quadrantes nasal inferior e superior dos olhos, próximas ao equador, entre 3 e 6 mm dos limites do limbo corneano, com espaço mínimo, de uma vez a área das marcas provocadas pelo LDI. A técnica, a rigor, poderia ter sido dita "transconjuntival"; preferimos a nomen clatura "transescleral", no entanto, não somente devido ao uso consagrado na literatura, mas também à total similaridade dos resultados clínico-patológicos entre ambas(5).
Para estabelecermos o limite inferior dos parâmetros de fotocoagulação, utilizamos um coelho "piloto", em cuja retina procuramos gerar marcas discerníveis por FRT. A partir de 100 ms e 100 mW, aumentamos os parâmetros até que as primeiras marcas atingiram o grau 1 do critério de correlação clínico-patológica introduzido por alguns autores(6).
Segundo esses critérios, lesões são referidas como pertencentes ao grau 1 quando, à oftalmoscopia, apresentam-se levemente acinzentadas em sua totalidade, caracterizadas grau 2, quando contêm centro branco circundado por dois halos acinzentados e, grau 3, quando apresentam fino halo acinzentado que circunda centro branco bem distinto.
No coelho "piloto", como parâmetros tempo e potência limítrofes inferiores encontramos 500 ms e 300 mW, respectivamente. Gradualmente, aumentamos o parâmetro potência até 600 mW, situação na qual a aparência clínica das marcas geradas ultrapassou o grau 3 proposto pelo critério supracitado. Por isso, consideramos 500 mW o valor limítrofe superior do parâmetro potência. Analogamente, a partir da potência 300 mW, aumentamos o parâmetro tempo até 1000 ms, situação na qual, a aparência clínica de marcas geradas também ultrapassou o grau 3 proposto por aquele critério. Consideramos, esse, o valor limítrofe superior do parâmetro tempo.
Portanto, foi possível dividir os coelhos em 3 grupos. No primeiro grupo, mantivemos constante o tempo de 500 ms; no segundo, 800 ms e no terceiro, 1000 ms. Dentro de cada grupo, variamos a potência entre 300, 400 e 500 mW; somente perfizemos uma única combinação de parâmetros em cada coelho.
No olho esquerdo (OE) dos coelhos, em região análoga ao OD, foi repetida a mesma quantidade de queimaduras, sob idênticos parâmetros àqueles utilizados no OD, mas, desta vez, sob uso da técnica de FRP. Nesta técnica, utilizamos lâmpada de fenda acoplada ao fotocoagulador pelo Adaptador de Lâmpada de Fenda (Opto®) com a mira de 500 µm de diâmetro e auxílio da lente fundoscópica de contato Super Quad 160º (Volk®), com capacidade para ampliação da mira em 2X, o que resultou numa mira final de 1000 µm de diâmetro, dimensão esta que objetivou proporcionar área de aplicação do LDI o mais próximo possível daquela fotocoagulada durante a FRT no OD.
Retinografias e medições
Após 30 minutos às aplicações do LDI, procedemos com as medições retinográficas das áreas das marcas geradas. O aparelho utilizado para captura da imagem e subseqüente medição das áreas fotocoaguladas foi o retinógrafo TRC 50X Retinal Câmera (Topcon®) digitalizado pelo sistema Lepton Lite versão 2.1.7 (Lepton®) e, devidamente, calibrado em conformidade com o protocolo Digital Angiography Reading Center (DARC). Cada procedimento e posterior tracejado para mensuração (Figura 1A) foi elaborado, respectivamente, por dois observadores diferentes. Igualmente, obtivemos o valor final de cada uma das áreas, a partir da média aritmética entre duas medidas, aferidas por dois observadores distintos.

Completados 2 meses dos procedimentos, procedemos com a enucleação e estudo histopatológico desses olhos.
Método da análise estatística
Para estimar a PPO do LDI após a FRT, calculamos o quociente entre as medidas das áreas ocupadas pelas marcas transesclerais e transpupilares. Baseamo-nos no princípio que as áreas ocupadas pelas marcas transpupilares corresponderiam ao total da PPO, já que consideramos desprezível a absorção na córnea, humor aquoso, cristalino e humor vítreo, todos estes meios transparentes à transmissão do LDI. Calculada a relação, optamos por expressá-la em porcentagem. Assim, um valor de PPO igual a 100% corresponderia, virtualmente, à transmissão total do LDI pela parede ocular.
Para a comparação das áreas fotocoaguladas via transescleral e transpupilar, consideramos as amostras pareadas, já que, para cada animal de experimentação, consideramos o OE controle e, o OD, de estudo.
Inicialmente, analisamos todas as variáveis descritivamente. Realizamos a análise das áreas fotocoaguladas vias transescleral e transpupilar e o quociente entre estas duas medidas (PPO) através da observação de valores mínimos e máximos, dos quartis, do cálculo de médias e desvios-padrão. Para a representação gráfica dos quartis, mínimo, máximo e "outliers", construímos os diagramas de Box-Plot.
Para estudarmos o comportamento médio das PPO conforme os parâmetros da potência aplicada (300 mW, 400 mW e 500 mW) e do tempo (500 ms, 800 ms e 1000 ms), utilizamos modelo de Análise de Variância (ANOVA). Em seguida realizamos comparações múltiplas C de Dunnett para verificarmos em quais grupos a PPO apresentou médias distintas.
Nos testes estatísticos adotamos nível de significância de 5%.
RESULTADOS
Retinografias imediatas
Após 30 minutos das fotocoagulações, as marcas tornaram-se discerníveis e regulares, de contorno ovalado ou arredondado. Este padrão se manteve até 72 h após a aplicação do laser.
Passados 2 meses, as marcas se apresentavam mal delimitadas; assumiram contornos variados, com aspecto hiperplásico e de leve achatamento do relevo central, que tinha coloração acinzentada e periferia escurecida e elevada. No entanto, as queimaduras provocadas por FRT apresentaram melhor precisão de limites quando comparadas àquelas provocadas pela FRP.
O humor vítreo e a hialóide apresentaram-se transparentes e não houve aparecimento de opacidades cristalinianas, descolamento da retina, formação de buracos ou roturas em nenhum dos casos estudados, mesmo naqueles olhos submetidos às intensas queimaduras que excederam o grau 3 durante a aplicação transpupilar.
Histopatológico
Para fins ilustrativos, enfocados primordialmente na FRT, submetemos os olhos, já enucleados, identificados e fixados numa solução de formaldeído a 10% durante 48 h, e seccionados na região nasal, à microscopia de luz.
A área das lesões provocadas pela FRT (grupo de estudo) mostrou preservação da camada nuclear interna, células ganglionares e fibras nervosas, mas desorganização da camada plexiforme externa e necrose da camada de fotorreceptores e do epitélio pigmentar de retina (EPR), além de dano tecidual da camada coriocapilar, às vezes, ocluída por trombos, com formato retiniano de "escalope" no segmento tratado, o que está compatível com marcas pertencentes ao grau 2 pelos critérios de Tso et al. (Figura 1B).
As lesões geradas por FRP (grupo controle), sem objetivos clínicos, caracterizaram-se, na maior parte dos cortes da retina, por compactação e atrofia de todo o segmento tratado, desde o EPR até as camadas nuclear e plexiforme internas, com a camada coriocapilar ocluída por trombos, o que, às vezes, reduziu-a a um único folheto, aderente a restos de EPR necrótico.
Análise descritiva dos dados
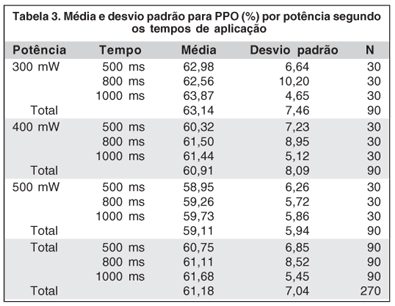
Através das tabelas 1 e 3, observamos que, independentemente dos tempos de aplicação, a média da PPO tende a diminuir com o aumento da potência. Também observamos este padrão através do gráfico 1 de intervalo de confiança de 95% para a média.

Comparação da média das PPO por potência e tempo
Inicialmente realizamos Análise de Variância com dois fatores fixos (tempo e potência). Não pudemos detectar efeito da interação desses dois fatores (p=0,9754), conforme a tabela 2. A ausência de interação entre a potência e o tempo implica que o comportamento da PPO por potência independe do tempo de aplicação conforme podemos observar através do gráfico 2. Além disso, não encontramos evidências do efeito de tempo de aplicação (p=0,6619), somente da potência (p=0,0013) na PPO. Nesse caso, a média da PPO tende a diminuir com o aumento da potência em qualquer tempo de aplicação.

Como detectamos somente os efeitos potência na ANOVA, utilizamos comparações múltiplas C de Dunnet para verificar em quais potências a PPO apresentou médias distintas.
De acordo com a tabela 4, não detectamos diferença entre as médias associadas às potências 500 mW e 400 mW, em nível de significância de 5% (Subgrupo 1). Da mesma forma, não detectamos diferença entre as médias associadas às potências 400 mW e 300 mW (Subgrupo 2). Porém verificamos que a média de PPO a 300 mW foi significativamente superior à de 500 mW.
A PPO, quando da aplicação do LDI via transescleral, variou entre 58,95 e 63,87%. Verificamos que a média de PPO a 300 mW (63,14%) foi significativamente superior à de 500 mW (59,11%) ao nível de significância de 5%, havendo, portanto, influência do parâmetro potência que, à medida que aumenta, reduz a PPO. O mesmo não pudemos afirmar do parâmetro tempo, pois não encontramos evidências do seu efeito sobre a PPO.
DISCUSSÃO
Não foi objetivo deste estudo constatar as propriedades ópticas e físicas do LDI na esclera. Tentativas experimentais de mensurar as características espectrais de transmissão, absorção e reflexão do LDI na parede ocular, com auxílio de espectrofotômetro têm sido objeto de estudo(4,7-8). Procuramos ater-nos às características clinicamente detectáveis da permeabilidade escleral, logo após a aplicação do LDI via transescleral.
É importante reconhecer que nossas aferições da área de acometimento pelo LDI corresponderam à estimativas aproximadas, já que os aparelhos usados, ainda que calibrados, foram projetados para uso no olho humano. Entretanto, vale salientar que nosso enfoque priorizou a PPO, ou seja, o quociente daquelas medidas, que não é afetado por esses fatores.
Algumas considerações devem ser feitas no que diz respeito ao olho do coelho. Muito embora sua parede ocular tenha espessura de 0,2 mm, inferior à do ser humano, é sabido que o LDI apresenta constante de transmitância escleral 1,8 vezes maior nela(9). Além disso, a região trabalhada não sofre interferência de musculatura extrínseca(10).
Clinicamente, foi possível correlacionar inversamente a potência com a PPO nos parâmetros empregados durante a FRT. Todavia, isto implica apenas no aumento da área da marca gerada via transpupilar, detectado clinicamente, de maneira desproporcionalmente maior àquele constatado na via transescleral, simultaneamente ao aumento da potência. O mesmo não foi observado em relação ao tempo, pois houve pouca ou nenhuma diferença clínica entre as lesões produzidas após aplicações de 500, 800 ou 1000 ms. Tal asserto encontra suporte noutros estudos que concluíram ser menor a atuação do fator tempo na FRT, o que torna, portanto, mais segura a alteração deste parâmetro, para mais ou para menos, durante o procedimento(5,11-12).
Também observamos que as queimaduras provocadas por FRT apresentaram melhor definição das bordas quando comparadas àquelas provocadas pela FRP. Possivelmente, este fato se deva à absorção da energia na esclera e nos pigmentos da coróide, mais saturados no coelho que no ser humano, o que também corrobora para explicar a queda da PPO em potências mais elevadas; os pigmentos da coróide funcionariam, ao menos teoricamente, como "barreira" à passagem do LDI em direção à retina. Tais constatações estão coerentes com o que foi encontrado na bibliografia pesquisada(13-15).
CONCLUSÃO
Dentro dos parâmetros utilizados, a FRT mostrou-se adequada ao modelo experimental; sua absorção variou dentro de faixas apropriadas e previsíveis, podendo ser aplicada como método reprodutível, inclusive, sob condições de má visibilidade da retina.
REFERÊNCIAS
1. West JF, Gregor ZJ. Fibrovascular ingrowth and recurrent haemorrhage following diabetic vitrectomy. Brit J Ophthalmol. 2000;84(8):822-5. Comment in: Br J Ophthalmol. 2001;85(1):121-2.
2. Gonçalves JCM, Farah ME. Retinopexia com laser de diodo transescleral na cirurgia de descolamento de retina. Arq Bras Oftalmol. 2003;67(1):23-6.
3. Autrata R, Rehurek J. Long-term results of transscleral cyclophotocoagulation in refractory pediatric glaucoma patients. Ophthalmologica. 2003;217(6):393-400.
4. Vogel A, Dlugos C, Nuffer R, Birngruber R. Optical properties of human sclera, and their consequences for transscleral laser applications. Lasers Surg Med. 1991;11(4):331-40.
5. Obana A, Lorenz B, Birngruber R. Transscleral and indirect ophthalmoscope diode laser retinal photocoagulation: experimental quantification of the therapeutic range for their application in the treatment of retinopathy of prematurity. Graefe's Arch Clin Exp Ophthalmol. 1993;231(7):378-83.
6. Tso MO, Wallow IH, Elgin S. Experimental photocoagulation of the human retina. I. Correlation of physical, clinical, and pathologic data. Arch Ophthalmol. 1977;95(6):1035-40.
7. Rol P, Niederer P, Dürr P, Henchoz PD, Frankhauser F. Experimental investigations on the light scattering properties of the human sclera. Lasers Light Ophthalmol. 1990;3(3):201-12.
8. Geeraets WJ, Berry ER. Ocular spectral characteristics as related to hazards from lasers and other light sources. Am J Ophthalmol. 1968;66(1):15-20.
9. Okamoto S, Takahashi H, Yoshinao F, Ozawa T. Laser diode application for transscleral photocoagulation. Lasers Light Ophthalmol. 1990;3(1):29-37.
10. Davis FA. The Anatomy and Histology of the Eye and Orbit of the Rabbit. Trans Am Ophthalmol Soc. 1929;27:400.2-41.
11. Benner JD, Galustian JC, Lim M, Hjelmeland L, Landers MB 3rd, Morse LS. Comparison of techniques for transscleral diode photocoagulation in the rabbit. Retina. 1995;15(3):253-60.
12. Jennings T, Fuller T, Vukich JA, Lam TT, Joondeph BC, Ticho B, et al. Transscleral contact retinal photocoagulation with an 810-nm semiconductor diode laser. Ophthalmic Surg. 1990;21(7):492-6.
13. Aso S. [Retinochoroidal adhesions of diode laser endophotocoagulation lesions. 1. Histopathology of rabbit eyes]. Nippon Ganka Gakkai Zasshi. 1992;96(4): 479-85. Japanese.
14. Mouries O, Vitrey D, Germain P, Bonnet M. [Use of diode laser in transcleral retinal photocoagulation]. J Fr Ophtalmol. 1993;16(2):108-13.
15. Cho HK, Park YW, Kim YJ, Shyn KH. Histopathologic and ultrastructural findings of photocoagulation lesions produced by transpupillary diode laser in the rabbit retina. J Korean Méd Sci. 1993;8(6):420-30.
Endereço para correspondência:
Dario Grechi Goulart.
Av. Prof. Múcio Lobo da Costa, 82 - Casa 4 - Jd. Ana Maria - Condomínio Residencial Flórida -
Jundiaí (SP) CEP 13208-710
E-mail: [email protected]
Recebido para publicação em 16.07.2007
Última versão recebida em 07.10.2007
Aprovação em 10.10.2007
Trabalho realizado no Departamento de Oftalmologia do Hospital das Clínicas da Universidade de São Paulo - USP - São Paulo (SP) - Brasil.